Все о вакцинопрофилактике детей
Категория: Профилактика.
Здоровье – это дар человеку и относиться к нему нужно, как и к любому другому дару — сохранять и приумножать. Особенно бережно и внимательно мы должны относиться к здоровью наших детей, ведь основная ответственность за его сохранение лежит именно на родителях. В частности, родители в самом начале жизни ребенка должны ответить на важный вопрос: будет ли ребенок защищен от опасных болезней посредством вакцинации – или нет?
Сегодня для того, чтобы сделать ребенку прививку, требуется согласие родителя. И это правильно.
Уважаемые родители, очень надеемся, что представленная информация о вакцинопрофилактике будет полезна и поможет вам принять ответственное решение и сделать правильный выбор, от которого зависит здоровье ваших детей.
Иммунитет — невосприимчивость организма к чужеродным агентам, прежде всего к возбудителям инфекций.
Формирование иммунитета осуществляется иммунной системной — сложнейшей структурой, объединяющей органы, ткани и клетки организма и состоящей из двух взаимосвязанных частей:  К специфическим механизмам иммунной защиты относят антитела (иммуноглобулины) и клетки иммунной системы — лимфоциты. При инфекционном заболевании формируется естественный специфический иммунитет, направленный на уничтожение конкретного возбудителя инфекции и предотвращение развития данной болезни при повторном заражении. Но само заболевание несет серьезную угрозу для здоровья человека, поскольку нередко развиваются осложнения и неблагоприятные последствия. Поэтому для формирования искусственного специфического иммунитета безопасным путем используют
К специфическим механизмам иммунной защиты относят антитела (иммуноглобулины) и клетки иммунной системы — лимфоциты. При инфекционном заболевании формируется естественный специфический иммунитет, направленный на уничтожение конкретного возбудителя инфекции и предотвращение развития данной болезни при повторном заражении. Но само заболевание несет серьезную угрозу для здоровья человека, поскольку нередко развиваются осложнения и неблагоприятные последствия. Поэтому для формирования искусственного специфического иммунитета безопасным путем используют
Цель вакцинации – предотвратить развитие инфекционного заболевания или ослабить его проявления. Вакцины делятся на:
- живые
- убитые (инактивированные)
- рекомбинантные
Живые вакцины содержат ослабленные (аттенуированные) возбудители инфекционного заболевания — бактерии или вирусы, которые потеряли свои основные болезнетворные свойства, но сохранили способность вызвать формирование иммунитета. После прививки такой вакциной могут кратковременно возникать отдельные легкие симптомы инфекции. При этом привитой человек не представляет опасности для окружающих.
После прививки такой вакциной могут кратковременно возникать отдельные легкие симптомы инфекции. При этом привитой человек не представляет опасности для окружающих.
Убитые вакцины подразделяются на цельноклеточные и фрагментарные. Цельноклеточные вакцины содержат неживые вирусы или бактерии, инактивированные химическим или физическим способом и, следовательно, не способные вызвать заболевание. Фрагментарные вакцины содержат лишь отдельные части возбудителя (антигены — белки или полисахариды), обладающие иммуногенностью — способностью вызывать формирование иммунитета. Также к фрагментарным вакцинам относят анатоксины, которые получают путем обезвреживания бактериальных токсинов, являющихся основными болезнетворными факторами при развитии ряда заболеваний.
Рекомбинантные вакцины также содержат отдельные антигены, но получают их методом генной инженерии: генетический код возбудителя внедряют в дрожжевые клетки, которые продуцируют нужный антиген.
Большинство вакцин вводятся в организм путем внутримышечной или подкожной инъекции. Некоторые вакцины вводят через рот, путем внутрикожной инъекции, накожной аппликации, закапывания в нос или ингаляции.
Непосредственно в кровяное русло (внутривенно) вакцины не вводятся никогда.
Препараты могут быть в виде моновакцин и комбинированных вакцин.
Моновакцины содержат антигены только одного типа возбудителя инфекции.
Комбинированные вакцины содержат антигены возбудителей разных инфекций или разных типов возбудителей одной инфекции. Использование комбинированных вакцин имеет преимущества: сокращает количество инъекций, снижает вероятность неблагоприятных явлений, уменьшает число посещений медицинских учреждений, способствует своевременному выполнению календаря профилактических прививок. В научных исследованиях показано, что применение комбинированных вакцин не вызывает «перегрузки» иммунной системы ребенка и не увеличивает вероятность аллергии.
В научных исследованиях показано, что применение комбинированных вакцин не вызывает «перегрузки» иммунной системы ребенка и не увеличивает вероятность аллергии.
История вакцинации
Инфекционные заболевания сопутствовали человечеству на протяжении всей истории. Ужасающие эпидемии нередко опустошали целые страны. Всем известны описания эпидемий чумы. Но это было еще не самое страшное. Оспы боялись больше. Ужасен был сам вид больного: все тело покрывалось пузырьками пустулами, которые оставляли после себя, если человеку суждено было выжить, обезображивающие рубцы. Ее жертвами стали королева Англии Мария II, император Австрии Иосиф I, юный император России Петр II, пожилой король Франции Людовик XV, курфюрст Баварии Максимилиан III. Переболели оспой и на всю жизнь сохранили ее следы английская королева Елизавета I, французский политик граф О. Мирабо, австрийский композитор В. Моцарт, русский поэт и переводчик Н.
Очень опасной болезнью была корь. В 1874 г. в Лондоне эпидемия кори унесла больше жизней, чем предшествующая ей эпидемия оспы. В королевстве Дания в 1846 г. от кори вымерло почти все население Фарерских островов.
Громадные размеры иногда принимали эпидемии дифтерии. В эпидемию 1879–1881 гг. в некоторых уездах южной и средней России от нее погибло до 2/3 всех детей сельского населения. Еще совсем недавно десятки тысяч людей ежегодно убивал и калечил полиомиелит, приковавший к инвалидной коляске президента США Ф. Рузвельта.
Туберкулез был, главным образом, болезнью молодых. Среди них, — замечательная актриса В. Асенкова, поэты А. Кольцов, С. Надсон, И. Такубоку, Д. Китс, художники М. Башкирцева, Ф. Васильев. Им болели известные политики (Наполеон II, С. Боливар, Э. Джексон) и великие люди искусства (Ж. Мольер, О. Бальзак, К. Аксаков, А. Чехов, Ф. Шопен)… Такое плачевное положение заставляло чрезвычайно ценить те немногие достоверно известные факты, которые каким-либо образом позволяли защитить человека от опасного заболевания. Было замечено, что человек, переболевший оспой, не заболевает ею повторно. Считалось, что избежать болезни невозможно, поэтому возникла мысль об искусственном заражении человека легкой формой оспы для защиты его от смертельного заболевания в дальнейшем. Эта идея была реализована еще за тысячу лет до Рождества Христова: в древнем Китае врачи вдували в нос человеку растертые в порошок высушенные оспенные корочки. Подобные приемы использовались в древней Индии, Иране, в Африке, на Кавказе и в других регионах.
Чехов, Ф. Шопен)… Такое плачевное положение заставляло чрезвычайно ценить те немногие достоверно известные факты, которые каким-либо образом позволяли защитить человека от опасного заболевания. Было замечено, что человек, переболевший оспой, не заболевает ею повторно. Считалось, что избежать болезни невозможно, поэтому возникла мысль об искусственном заражении человека легкой формой оспы для защиты его от смертельного заболевания в дальнейшем. Эта идея была реализована еще за тысячу лет до Рождества Христова: в древнем Китае врачи вдували в нос человеку растертые в порошок высушенные оспенные корочки. Подобные приемы использовались в древней Индии, Иране, в Африке, на Кавказе и в других регионах.
Достоянием науки вариоляция стала благодаря Мэри Монтегю, жене английского посланника в Константинополе. Ознакомившись в 1717 г. с методикой проведения вариоляции в Турции, она сделала «прививки» своим детям, а позднее организовала их проведение при английском королевском дворе. В России одна из первых «прививок» была сделана в 1786 г. императрице Екатерине II, после чего вариоляция получила широкое распространение в нашей стране, в первую очередь среди знати. Однако данный метод был достаточно опасен: после такой «прививки» могла развиться тяжелая форма оспы.
В России одна из первых «прививок» была сделана в 1786 г. императрице Екатерине II, после чего вариоляция получила широкое распространение в нашей стране, в первую очередь среди знати. Однако данный метод был достаточно опасен: после такой «прививки» могла развиться тяжелая форма оспы.
Следующий шаг в развитии иммунопрофилактики сделал сельский хирург из Англии Эдвард Дженнер. В течение двадцати лет он собирал сведения о случаях заражения так называемой «коровьей оспой» и установил, что переболевшие ею не заболевают натуральной оспой. В 1796 г. Дженнер впервые привил восьмилетнего мальчика содержимым пустулы, взятым от заболевшей «коровьей оспой» доярки. Мальчик легко перенес прививку, и последующее заражение натуральной оспой не привело к заболеванию. Через 2 года Дженнер опубликовал результаты своих наблюдений, которые привлекли большое внимание врачей. После того, как методика Дженнера многократно подтвердила свою эффективность и безопасность, она получила всеобщее признание. Предложенный метод был назван «вакцинацией» — от слова «вакка» (корова).
Предложенный метод был назван «вакцинацией» — от слова «вакка» (корова).
В России первая вакцинация была проведена по желанию императрицы Марии Федоровны в 1801 г. знаменитым московским врачом Е.О. Мухиным. Мальчик, которому была сделана прививка, получил дворянство и новую фамилию — Вакцинов. Особенностью организации вакцинопрофилактики в России было активное участие священнослужителей. Понимая высокий авторитет Православной Церкви и ту роль, которую она может сыграть в сохранении здоровья народа, Святейший Синод в 1804 г. своим указом предложил всем архиереям и священникам разъяснять пользу вакцинации [священник Сергий Филимонов, 2007]. Прививание оспы входило в программу обучения будущих священнослужителей. В житии святителя Иннокентия (Вениаминова), митрополита Московского и Коломенского (†1879), апостола Сибири и Америки, рассказывается, как благодаря оспопрививанию была открыта возможность для распространения христианской веры на отдаленной окраине Российской Империи — Аляске. В 1811 г. было издано «Пастырское увещание о прививании предохранительной коровьей оспы», написанное Вологодским епископом Евгением (Болховитиновым), замечательным ученым, членом многих научных обществ. Великий русский хирург В.Ф. Войно-Ясенецкий (†1961), в последующем — архиепископ Симферопольский и Крымский Лука, когда работал земским врачом, лично проводил оспопрививание и негодовал по поводу действий противников вакцинации.
В 1811 г. было издано «Пастырское увещание о прививании предохранительной коровьей оспы», написанное Вологодским епископом Евгением (Болховитиновым), замечательным ученым, членом многих научных обществ. Великий русский хирург В.Ф. Войно-Ясенецкий (†1961), в последующем — архиепископ Симферопольский и Крымский Лука, когда работал земским врачом, лично проводил оспопрививание и негодовал по поводу действий противников вакцинации.
Успех вакцинации против оспы способствовал тому, что ученые многих стран начали работать над созданием вакцин против других опасных инфекций. В середине ХIХ века французский ученый Луи Пастер открыл способ «аттенуации» (ослабления) болезнетворных микроорганизмов путем многократных заражений (пассажей) малочувствительных к инфекции животных. В 1885 г. под его руководством создана вакцина против бешенства. Наш соотечественник В.А. Хавкин в конце XIX века создал вакцины против холеры и чумы. В 1914 г. А. Кальметт и К. Герен разработали вакцину против туберкулеза (БЦЖ). В 1923 г. французский ученый Г. Рамон разработал способ получения анатоксинов (обезвреженных токсинов бактерий), что позволило создать прививки против дифтерии, столбняка и других заболеваний.
В 1923 г. французский ученый Г. Рамон разработал способ получения анатоксинов (обезвреженных токсинов бактерий), что позволило создать прививки против дифтерии, столбняка и других заболеваний.
В ХХ веке наша страна не смогла в полной мере реализовать свои научные возможности в области вакцинопрофилактики — революционные потрясения затормозили развитие отечественной науки. Многие микробиологи и иммунологи были репрессированы, часть из них погибла. Тем не менее, российские ученые внесли большой вклад в развитие иммунопрофилактики. Навсегда останутся в истории имена наших великих соотечественников, работавших в области вакцинопрофилактики в России: Н.Ф. Гамалея разработал систему мер по борьбе с оспой, сделавшую возможной ее искоренение, Л.А. Тарасевич организовал введение прививки БЦЖ и создал первую лабораторию контроля качества вакцин, С.В. Коршун создал вакцины против дифтерии и скарлатины, П.Ф. Здродовский организовал первые массовые прививки, М. П. Чумаков создал вакцину против полиомиелита, А.А. Смородинцев — вакцины против ряда вирусных заболеваний.
П. Чумаков создал вакцину против полиомиелита, А.А. Смородинцев — вакцины против ряда вирусных заболеваний.
Благодаря успехам медицины, в том числе и иммунопрофилактики, значительно сократилась детская смертность и увеличилась продолжительность жизни. Вакцинация позволила полностью ликвидировать некогда грозную оспу, ликвидировать в большинстве стран (в том числе и в России) полиомиелит, сократить до минимума заболеваемость корью. Редкостью стали тяжелые формы заболевания коклюшем и дифтерией. Большую роль вакцинация сыграла в снижении детской смертности от туберкулеза. В настоящее время перед учеными стоят важные задачи: совершенствование безопасности существующих вакцин, в частности, создание препаратов без использования консервантов, создание комбинированных вакцин, позволяющих делать прививки против нескольких инфекций одновременно, создание вакцин против ВИЧ-инфекции, вирусного гепатита С, стрептококковой инфекции и других заболеваний. Будем надеяться, что современные ученые будут достойны своих великих предшественников.
Организация вакцинации
Вакцинация как мера профилактики инфекций используется во всем мире. Однако в разных странах имеются разные потребности в вакцинации (что определяется эпидемической ситуацией в регионе) и разные возможности по ее осуществлению. Поэтому в каждой стране существует Национальный календарь профилактических прививок, где приведена схема плановой вакцинации в конкретном возрасте от инфекций, которые имеют широкую распространенность и/или представляют серьезную опасность для здоровья и жизни. Вакцинопрофилактика в России регламентируется рядом нормативных актов, среди которых основным является Федеральный закон №157-ФЗ «Об иммунопрофилактике инфекционных болезней» от 17.09.1998 (с текстом закона со всеми изменениями можно ознакомиться в сети Интернет по адресу: www.rospotrebnadzor.ru/documents/zakon/457 ).
Российский календарь включает вакцинацию от 10-ти наиболее актуальных в настоящее время инфекций. Кроме того, в отдельных субъектах Российской Федерации утверждены региональные календари профилактических прививок, которые, как правило, включают вакцинацию еще от нескольких инфекций. В России также существует календарь профилактических прививок по эпидемическим показаниям, согласно которому вакцинацию проводят населению отдельных территорий (где распространена какая-либо инфекция) или лицам, выполняющим определенные работы (опасные в плане заражения какой-либо инфекцией).
Кроме того, в отдельных субъектах Российской Федерации утверждены региональные календари профилактических прививок, которые, как правило, включают вакцинацию еще от нескольких инфекций. В России также существует календарь профилактических прививок по эпидемическим показаниям, согласно которому вакцинацию проводят населению отдельных территорий (где распространена какая-либо инфекция) или лицам, выполняющим определенные работы (опасные в плане заражения какой-либо инфекцией).
Вакцинацию проводят в государственных, муниципальных, ведомственных и коммерческих лечебно-профилактических учреждениях, детских дошкольных учреждениях, школах и на предприятиях.
Прививки, включенные в национальный календарь и календарь по эпидемическим показаниям, в государственных и муниципальных учреждениях проводят бесплатно.
Медицинский работник обязан предоставить полную и объективную информацию о необходимости прививок, последствиях отказа от них и возможных поствакцинальных реакциях или нежелательных явлениях.
Прививки проводят только с согласия граждан, родителей или законных представителей несовершеннолетних и недееспособных граждан. Перед проведением прививки врач обязательно должен провести расспрос родителей и осмотр пациента, в ходе которых анализируются возможные противопоказания к вакцинации, измеряется температура тела.
У пациентов с хроническими заболеваниями могут проводиться лабораторные и инструментальные обследования по назначению врача.
Родителей привитого ребенка необходимо предупредить о возможных реакциях на прививку и о действиях при развитии нежелательных явлений. За привитым ребенком проводится наблюдение участковой медицинской сестрой: после введения инактивированной вакцины — в первые 3 дня, после введения живой вакцины – дополнительно еще на 5-й и 10-й день. В первые дни после вакцинации важно оберегать ребенка от излишних физических нагрузок, контролировать чистоту кожи в месте прививки, не следует включать в рацион питания новые продукты.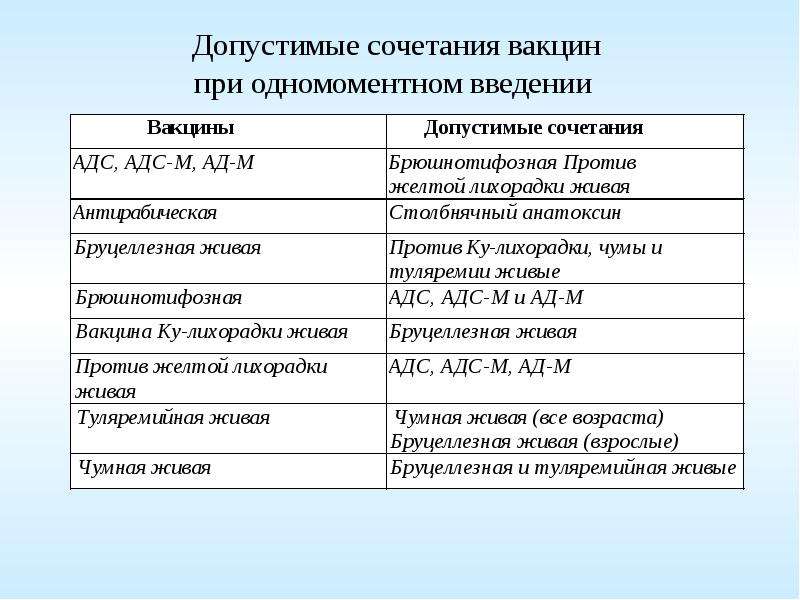
Вакцинация против отдельных инфекций
Вирусный гепатит В – инфекционное заболевание, характеризующееся тяжелым поражением печени. Вирус передается половым путем, при контакте с кровью и другими биологическими жидкостями зараженного человека, а также может передаваться от инфицированной матери к ребенку во время беременности, родов или кормления грудью. Возможна передача и при тесном длительном бытовом контакте (прежде всего в семьях, где есть носитель вируса). Острый вирусный гепатит В может переходить в хроническую форму: у новорожденных в 90%, у грудных детей в 50%, а у взрослых в 10% случаев. У детей первых лет жизни летальность от гепатита приблизительно в 10 раз выше, чем у взрослых. Хронический гепатит В может длительно протекать в скрытой форме и никак не проявляться. Нередко у носителей вируса через несколько десятилетий может развиться цирроз и/или рак печени. В России в настоящее время около 5 миллионов носителей вируса гепатита В.
Прививки против гепатита В включены в календари практически всех стран мира. В большинстве случаев курс вакцинации начинается в первые сутки жизни – таким образом можно предотвратить заражение новорожденных от матерей-носителей вируса (тестирование во время беременности не всегда позволяет выявить вирус у женщины).
В большинстве случаев курс вакцинации начинается в первые сутки жизни – таким образом можно предотвратить заражение новорожденных от матерей-носителей вируса (тестирование во время беременности не всегда позволяет выявить вирус у женщины).
В России с 1996 г. начата вакцинация детей от матерейносителей вируса, а также детей и взрослых из групп риска, а с 2002 г. проводят массовую вакцинацию. В результате с 2001 г. по 2007 г. заболеваемость в стране снизилась в 8 раз.
В настоящее время для прививки используют рекомбинантные вакцины, которые содержат поверхностный антиген вируса («австралийский антиген», HBsAg). Имеются также комбинированные вакцины, в которые включен компонент против гепатита В вместе с коклюшно-дифтерийно-столбнячной вакциной, дифтерийно-столбнячным анатоксином или вакциной против гепатита А. Вакцины против гепатита В разных производителей не имеют принципиальных отличий и взаимозаменяемы.
Туберкулез – инфекционное заболевание, вызываемое микобактериями туберкулеза и характеризующееся различными фазами течения. Опасность заражения туберкулезом велика и угрожает практически любому человеку. Наиболее часто эта болезнь поражает легкие, но могут поражаться практически все органы. Лечение туберкулеза является очень сложным и проводится многие месяцы, а иногда и годы.
Опасность заражения туберкулезом велика и угрожает практически любому человеку. Наиболее часто эта болезнь поражает легкие, но могут поражаться практически все органы. Лечение туберкулеза является очень сложным и проводится многие месяцы, а иногда и годы.
Прививки против туберкулеза массово проводят в 64-х странах мира, а у людей из групп риска еще в 118-ти. Вакцинация защищает, прежде всего, от тяжелых форм туберкулезной инфекции – менингита, распространенного поражения легких, поражения костей, вылечить которые труднее всего. Развитие заболевания возможно и у привитых детей, но у них оно обычно протекает в легкой форме.
Учитывая сохраняющуюся высокую заболеваемость туберкулезом, в России вакцинацию проводят новорожденным в родильном доме на 3–7 сутки жизни.
Для прививки в настоящее время используют вакцины российского производства, которые содержат живые ослабленные микобактерии бычьего типа (в большинстве регионов страны применяют препарат с уменьшенным количеством микобактерий — БЦЖ-М). Ежегодное проведение туберкулино-диагностики (постановка пробы Манту) позволяет своевременно выявить заражение ребенка микобактерией туберкулеза. При отрицательной пробе Манту в 7 и 14 лет проводят ревакцинацию.
Ежегодное проведение туберкулино-диагностики (постановка пробы Манту) позволяет своевременно выявить заражение ребенка микобактерией туберкулеза. При отрицательной пробе Манту в 7 и 14 лет проводят ревакцинацию.
Коклюш — острозаразная бактериальная инфекция дыхательных путей. Возбудитель передается воздушно-капельным путем. При коклюше могут развиваться серьезные осложнения — пневмония, поражение головного мозга (судороги, энцефалопатия) и другие. Очень опасен коклюш для детей первого года жизни, поскольку протекает в этом возрасте тяжело и нередко приводит к остановке дыхания. До введения вакцинации коклюшем болели преимущественно дети в возрасте до 5 лет. Ежегодно в мире регистрируют около 300 тысяч летальных исходов от коклюша детей, преимущественно в развивающихся странах, где вакцинация малодоступна.
Прививки против коклюша включены в календари всех стран мира, с началом курса вакцинации, не позже 3 месяцев жизни. За 10 лет после введение вакцинации против коклюша в СССР (в 1959 г. ) заболеваемость снизилась приблизительно в 23 раза, а смертность в 260 раз.
) заболеваемость снизилась приблизительно в 23 раза, а смертность в 260 раз.
Для вакцинации используют комбинированные вакцины против коклюша, дифтерии и столбняка. Существует 2 типа вакцин: АКДС (адсорбированная коклюшнодифтерийно-столбнячная вакцина) — цельноклеточная, которая содержит инактивированные (убитые) коклюшные палочки и АаКДС — ацеллюлярная (бесклеточная), которая содержит 2–4 отдельных компонента (антигена) коклюшной палочки. Российский календарь прививок допускает использование обоих типов вакцин. По эффективности разные типы вакцин мало отличаются, но бесклеточная вакцина (АаКДС) значительно реже вызывает постпривочные реакции, чем цельноклеточная (АКДС).
Дифтерия — острая бактериальная инфекция. Возбудитель дифтерии вырабатывает токсин, который вызывает гибель клеток с образованием фибринозных пленок (чаще в верхних дыхательных путях – ротоглотке, гортани, носу), а также нарушает функцию нервной и сердечнососудистой системы, надпочечников, почек. Возбудитель передается воздушно-капельным путем. При дифтерии нередко развивают серьезные осложнения: поражение сердечной мышцы (миокардит), поражение нервов с развитием параличей, поражение почек (нефроз), асфиксия (удушье при закрытии просвета гортани пленками), токсический шок, пневмония и другие. Летальность от дифтерии в настоящее время в среднем составляет около 3%, но у детей раннего возраста и пожилых она превышает 8%.
Прививки против дифтерии включены в календари всех стран мира. Массовая вакцинация против дифтерии в нашей стране была начата в 1958 г., после чего в течение 5 лет заболеваемость снизилась в 15 раз, а затем – до единичных случаев. С 1990 по 1999 гг. на фоне резкого снижения охвата прививками в России и в странах бывшего СССР наблюдалась эпидемия дифтерии, в ходе которой умерло более 4 тысяч человек. К сожалению, ликвидировать эту инфекцию полностью практически невозможно, в связи с таким феноменом, как носительство коринобактерий, протекающее без клинических проявлений.
Для вакцинации используют дифтерийный анатоксин, который применяют отдельно или в составе комбинированных вакцин: АКДС, АаКДС, АДС, АДС-М и ряда других. При контакте непривитых (или привитых с нарушением календаря) с больным необходимо проведение экстренной вакцинации.
Столбняк – острая бактериальная инфекция, для которой характерно очень тяжелое поражение нервной системы. Возбудитель столбняка вырабатывает сильнейший токсин, вызывающий генерализованные судороги скелетных мышц. Источником инфекции являются животные и человек, у которых бактерия обитает в кишечнике и с калом попадает в почву, где сохраняется длительное время в виде спор. Заражение развивается при попадании возбудителя в рану. Больной не заразен для окружающих.
Даже при своевременном высококвалифицированном лечении летальность при столбняке составляет более 25%, а без медицинской помощи она превышает 80%. Летальность более 95% отмечается у новорожденных, которые инфицируются через пупочную ранку при отсутствии материнских антител (в случае, если мать не была привита).
Ежегодно в мире регистрируют около 200 тысяч летальных исходов от столбняка у детей, преимущественно среди новорожденных.
Прививки против столбняка включены в календари всех стран мира. В странах, где проводят массовую вакцинацию против столбняка, частота заболевания в 100 раз меньше, чем в развивающихся странах, где прививка мало доступна. Благодаря массовой вакцинации, в России в настоящее время регистрируют лишь единичные случаи столбняка.
Для вакцинации используют столбнячный анатоксин, который применяют отдельно или в составе комбинированных вакцин: АКДС, АаКДС, АДС, АДС-М и ряда других. При ранениях у непривитых или в случае нарушения календаря прививок необходимо проведение экстренной профилактики столбняка, которая включает не только введение анатоксина, но и применение по показаниям противостолбнячной сыворотки или противостолбнячного иммуноглобулина.
Полиомиелит – острая вирусная инфекция, для которой характерны поражение системы пищеварения, верхних дыхательных путей и нервной системы с развитием параличей, преимущественно в нижних конечностях.
Заболевание развивается при попадании полиовируса в желудочно-кишечный тракт, обычно через грязные руки или пищу. В большинстве случаев полиомиелит протекает в виде респираторной или кишечной инфекции. Параличи развиваются лишь в 1–5% случаев заражения, однако, эти изменения почти всегда носят необратимый характер.
Болеют полиомиелитом преимущественно дети до 5 лет.
Прививки против полиомиелита включены в календари всех стран мира. За 10 лет после начала массовой вакцинации против полиомиелита в СССР (в 1959–1960гг.) заболеваемость снизилась приблизительно в 135 раз и составляла менее 100 случаев в год. В 1995 г. в Чечне и Ингушетии на фоне значительного снижения охвата прививками наблюдалась вспышка полиомиелита. С 1996 г. случаев паралитического полиомиелита, вызванных «диким» штаммом вируса, в нашей стране не зарегистрировано. С 2002 г. Европейский регион, в том числе и Россия, объявлен свободным от полиомиелита. Однако с начала 2010 г. наблюдается вспышка полиомиелита в Таджикистане и регистрация заболеваний у детей, прибывших из этой страны в Россию. Таким образом, циркуляция вируса требует продолжения массовой вакцинации.
Для вакцинации используют 2 типа вакцин: оральная полиомиелитная вакцина (ОПВ), которая содержит живые ослабленные полиовирусы и инактивированная полиомиелитная вакцина (ИПВ), которая содержит убитые полиовирусы. В очень редких случаях у людей с нарушением иммунитета вирусы, входящие в ОПВ, могут вызывать вакциноассоциированный паралитический полиомиелит — как у привитых, так и у лиц, которые были с ними в контакте. Поэтому, с 2008 г. курс вакцинации у грудных детей проводят только ИПВ, а ОПВ используют для ревакцинации. После перехода на иммунизацию инактивированной вакциной с 2009 г. в России не зарегистрировано ни одного случая вакциноассоциированного паралитического полиомиелита (за предыдущие 10 лет регистрировалось в среднем 11 случаев в год).
Корь – острозаразная вирусная инфекция. Вирус передается воздушно-капельным путем, контагиозность кори близка к 100 %, то есть заболевают практически все, кто был в контакте с больным. При кори могут развиваться серьезные осложнения – пневмония, поражение головного мозга (энцефалит), поражение глаз, нарушение слуха и другие. Болеют корью преимущественно дети от 1 года до 7 лет. Дети грудного возраста болеют редко и, как правило, нетяжело за счет пассивного иммунитета, полученного от матери, который может сохраняться после рождения до 6 месяцев. Ежегодно в мире регистрируют более 500 тысяч летальных исходов от кори, преимущественно у детей в развивающихся странах, где охват вакцинацией недостаточен.
Прививки против кори включены в календари большинства стран мира. В СССР массовая вакцинация начата в 1968 г. и уже через год заболеваемость снизилась приблизительно в 4 раза. После введения ревакцинации в 1986 г.
корь в нашей стране отмечается очень редко (в 2008 г. зарегистрировано всего 27 случаев). Во многих странах с высоким охватом вакцинацией корь в настоящее время не регистрируют.
Для вакцинации используют живую коревую вакцину (ЖКВ), содержащую ослабленный вирус. Вакцина также входит в состав дивакцины (вместе с вакциной против эпидемического паротита) и тривакцины (вместе с вакциной против эпидемического паротита и краснухи).
Эпидемический паротит (свинка) – острозаразная вирусная инфекция. При эпидпаротите развивается воспаление слюнных желез, а также других желез (поджелудочной, яичек, яичников, предстательной, молочной, слезных, щитовидной). Вирус передается воздушнокапельным путем. Летальность при эпидемическом паротите крайне низкая, однако могут развиваться серьезные осложнения – сахарный диабет (при поражении поджелудочной железы), менингит или менингоэнцефалит, глухота и другие. Наиболее значимое осложнение — мужское бесплодие, самой частой причиной которого является воспаление яичек (орхит) при эпидпаротите. Частота орхита существенно увеличивается с возрастом: он редко отмечается у мальчиков дошкольного возраста, но развивается у большинства заболевших подростков и взрослых мужчин.
Болеют эпидпаротитом преимущественно дети школьного возраста.
Прививки против эпидпаротита включены в календари большинства стран мира. За 10 лет после введения вакцинации против эпидпаротита в СССР (в 1981 г.) заболеваемость снизилась приблизительно в 12 раз.
Для вакцинации используют живую паротитную вакцину (ЖПВ), содержащую ослабленный вирус. Также могут применяться дивакцина и тривакцина (см. Корь).
Краснуха — острозаразная вирусная инфекция. Болеют краснухой преимущественно дети от 2 до 9 лет. В этом возрасте заболевание нередко протекает малосимптомно и может быть нераспознанным. У подростков и взрослых краснуха обычно протекает более тяжело. Очень серьезную опасность представляет краснуха для беременной женщины, особенно в первый триместр. В большинстве случаев происходит инфицирование плода, что приводит к выкидышу, мертворождению или развитию синдрома врожденной краснухи, который проявляется в виде тяжелых пороков развития со стороны глаз, органа слуха, сердца, головного мозга и других органов.
Прививки против краснухи включены в календари большинства стран мира. За 5 лет после введения вакцинации против краснухи в России (в 2002 г.) заболеваемость снизилась более чем в 15 раз. В США внедрение вакцинации против краснухи привело к уменьшению случаев врожденного заболевания с нескольких десятков тысяч в год до единичных.
Для вакцинации используют живую краснушную вакцину, содержащую ослабленный вирус. Также может применяться тривакцина (см. Корь).
Грипп – чрезвычайно заразная острая респираторная вирусная инфекция, вспышки которой наблюдаются ежегодно. Грипп может протекать в молниеносной форме с быстрым развитием вирусной пневмонии и высокой вероятностью летального исхода. При гриппе возможно развитие бактериальной пневмонии, воспаление головного мозга (энцефалит), воспаление сердечной мышцы (миокардит), поражение почек и других органов. В группу риска тяжелого течения гриппа входят грудные дети, беременные, пожилые люди, «лежачие» больные, лица с хроническими заболеваниями сердца и легких. От гриппа ежегодно в мире умирает от 250 до 500 тысяч человек.
В каждый сезон меняются свойства вируса, вызывающие заболевание. Особенностью возбудителя является очень частое изменение наружных антигенов — нейроминидазы (N) и гемагглютинина (H), определяющих подтип (штамм) вируса. Поэтому рекомендуют ежегодно проводить прививку от сезонного гриппа вакциной, которая содержит антигены трех наиболее актуальных штаммов в данном году. Эффективность вакцинации составляет от 60 до 90% при условии массовой иммунизации. Установлено, что при массовой вакцинации снижается заболеваемость и среди непривитых. Многолетний анализ показывает, что в России подъем заболеваемости гриппом обычно начинается в январе, достигает максимума в марте и заканчивается в мае. Поэтому, наиболее целесообразно проведение вакцинации с сентября по декабрь. По эпидемическим показаниям возможно проведение прививки от отдельных штаммов вируса специально разработанными вакцинами.
В настоящее время используют преимущественно 2 типа вакцин от сезонного гриппа — инактивированные субъединичные и расщепленные (сплит-вакцины). Субъединичные вакцины содержат наружные антигены вируса. Сплит-вакцины содержат также внутренние антигены, которые не изменяются и тем самым обеспечивают также некоторую защиту от штаммов, не включенных в состав вакцины.
Противопоказания к вакцинации
В настоящее время постоянные противопоказания к вакцинации имеются менее чем у 1% детей. Касаются противопоказания не всех вакцин сразу, а лишь определенных: они представлены в таблице.
Гораздо чаще встречаются временные противопоказания к вакцинации. Временные противопоказания имеются при острых заболеваниях и обострениях хронических заболеваний. В таких случаях через некоторое время после выздоровления или достижения ремиссии хронического заболевания прививки могут быть проведены. Временным противопоказанием для применения живых вакцин является беременность, а также переливание крови, ее компонентов или препаратов (иммуноглобулинов), так как прививка в этом случае будет неэффективна.
Вакцина |
Противопоказания |
|
Любая |
Сильная реакция или осложнение на предыдущее введение данной вакцины |
|
Все живые вакцины |
Иммунодефицитное состояние |
|
Вакцина против туберкулеза (БЦЖ, БЦЖ-М) |
Вес ребенка при рождении менее 2000 г. |
|
Живая коревая вакцина (ЖКВ), |
Тяжелые аллергические реакции на аминогликозиды |
|
ЖКВ, ЖПВ |
Тяжелые аллергические реакции на яичный белок |
|
Коклюшно-дифтерийно-столбнячная вакцина (АКДС) |
Прогрессирующие заболевания нервной системы |
|
Против вирусного гепатита В |
Аллергическая реакция на пекарские дрожжи |
По мере накопления научных данных по иммунологии и вакцинологии, а также по мере совершенствования качества вакцинных препаратов происходит уменьшение числа противопоказаний к вакцинации. В связи с этим, многие заболевания и состояния, по которым в предыдущие годы широко давались медицинские отводы от прививок, в настоящее время не рассматривают как постоянные противопоказания. К таким состояниям относятся перинатальное поражение центральной нервной системы (перинатальная энцефалопатия) и стабильные неврологические состояния (например, детский церебральный паралич), врожденные пороки развития, увеличение вилочковой железы, нетяжелая анемия, дисбактериоз кишечника. Наличие в анамнезе тяжелых заболеваний также не является противопоказанием к вакцинации. При некоторых заболеваниях вакцинация не противопоказана, но может быть проведена лишь при определенных условиях. Например, у больных с аллергическими заболеваниями вакцинацию в ряде случаев следует проводить на фоне приема лекарственных препаратов, предотвращающих обострение.
Нежелательные явления, связанны с вакцинацией
Проведенные многолетние исследования показывают, что в большинстве случаев наступившие после прививки неблагоприятные события не связаны с вакцинацией. Согласно национальному календарю основная часть прививок проводится в первые 2 года жизни. А дети, особенно первых лет жизни, подвержены частым инфекционным заболеваниям в силу особенностей иммунной системы. Также именно в первые годы жизни часто развиваются различные аллергические реакции. Естественно, что нередко начало какого-то заболевания по времени совпадает с проведением вакцинации и может быть ошибочно расценено как реакция на прививку.
Поэтому так важно внимательно наблюдать за ребенком после прививки и оберегать его от контакта с инфекционными больными!
Среди нежелательных явлений, связанных с вакцинацией, следует различать прививочные реакции. Прививочные реакции – это кратковременные местные и общие изменения в процессе формирования иммунитета. К местным реакциям относят уплотнение, покраснение (гиперемия) и болезненность в месте введения вакцины, к общим — повышение температуры, недомогание, нарушение сна и аппетита. Указанные реакции развиваются в первые двое суток после прививки и обычно проходят в течение нескольких дней. После применения живых вакцин с 5-й по 14-й день может отмечаться реакция в виде появления легких симптомов заболевания, против которого сделана прививка. В подавляющем большинстве случаев прививочные реакции являются вариантом нормального ответа организма на прививку и не требуют лечения.
В единичных случаях у детей отмечают тяжелые реакции: повышение температуры более 40°С, фебрильные судороги (на фоне высокой температуры), гиперемия и отек более 8 см в диаметре в месте введения вакцины, длительный пронзительный крик ребенка. В таких случаях следует немедленно обратиться к врачу.
О профилактических прививках
Профилактические прививки – наиболее эффективная мера в борьбе со многими инфекционными заболеваниями. Это средство создания индивидуального и коллективного иммунитета – мощного заслона на пути распространения болезней. Именно прививки помогли во много раз снизить заболеваемость.
В детской поликлинике БУ «Вторая горбольница» проводится вакцинация всех детей против пневмококковой и гемофильной инфекций. Прививка проводится бесплатно по назначению участкового педиатра.
Пневмококки являются возбудителем многих инфекций, в первую очередь – пневмонии, тяжелого воспаления легочной ткани. Ежегодно в России регистрируется от 47 до 70 тысяч случаев пневмонии у детей в возрасте до пяти лет. Тяжелым течением и часто неблагоприятным исходом характеризуется и пневмококковый менингит – воспаление мозговых оболочек. Пневмококки в ответе и за развитие острого среднего отита (воспаления уха), который нередко заканчивается разрывом барабанной перепонки, развитием внутричерепных осложнений. Особо опасен пневмококк для детей первого года жизни.
Вакцина «Превенар 13» — это пневмококковая полисахаридная коньюгированная адсорбированная тринадцативалентная вакцина, которая включает в себя до 90 процентов всех типов пневмококков, являющихся причиной инфекций бронхолегочного дерева и ЛОР-органов, в том числе устойчивых к антибиотикам. Прививки проводятся детям в возрасте от 2 месяцев до 5 лет и сочетаются со всеми вакцинами национального календаря профилактических прививок.
Гемофильная инфекция (ХИБ)
Возбудитель инфекций — гемофильная палочка — вызывает такие заболевания как пневмония, ОРЗ, бронхит, менингит, сепсис и др. Бактерия распространена повсеместно. Её носителями является около 40 процентов детей в возрасте до 5 лет и около 5 процентов взрослых. Гемофильная палочка обладает особой защитной оболочкой и является «невидимой» для иммунных клеток организма, что препятствует формированию эффективного иммунитета. Кроме того, она обладает рекордной устойчивостью к антибиотикам, что делает лечение ХИБ – инфекции крайне затруднительным. Инфекция передается от носителя со слюной, воздушно – капельным путем с чиханием и кашлем, через игрушки и предметы обихода. Все этого является причиной того, что ХИБ – инфекция выходит на лидирующие позиции в заболеваемости детей до 5 лет, так как иммунная система их еще не совершенна.
Факторы, на основе которых выделяют группу риска по ХИБ — инфекции определяют группы для первоочередной вакцинации детей. Ими являются:
- дети, находящиеся на искусственном скармливании
- дети, готовящиеся к посещению, посещающие образовательные коллективы
Вакцина «АКТ — ХИБ» — коньюгированная вакцина для профилактики инфекций, вызываемых гемофильной палочкой типа «Б», произведена во Франции. Вакцинация назначается детям с 3 — месячного возраста и может сочетается одновременно с другими вакцинами национального календаря профилактических прививок.
Что такое вакцины и как они работают | Прививки.уз
Вакцина – это иммунобиологический препарат, позволяющий сформировать и усилить напряженность иммунитета против конкретной ВУИ, для профилактики которой она предназначена. В состав вакцины входит вызывающий заболевание микроорганизм или вирус, или только его часть в такой форме, которая не способна стать причиной возникновения инфекционной болезни. При изготовлении вакцины обычно используются живые, ослабленные или инактивированные (убитые) формы микроорганизма или же вырабатываемый им токсин, или один (или несколько) из его поверхностных белков-антигенов.
Основные понятия вакцинопрофилактики Основные компоненты вакцинВакцины могут быть моновалентными или поливалентными. Моновалентная вакцина содержит один штамм отдельно взятого антигена/иммуногена (напр., коревая вакцина), тогда как в состав поливалентной вакцины входит два или более штаммов/серотипов одного и того же антигена/иммуногена (напр., ОПВ и ИПВ, причем в ИПВ содержится три ослабленных серотипа вируса полиомиелита).
В состав комбинированных (комплексных) вакцин входит два или больше разных антигенов (например, АКДС, АКДС-ГепB-Hib). Потенциальными преимуществами комбинированных вакцин являются сокращение затрат на транспортировку и хранение, включая отсутствие необходимости во введении в одно посещение нескольких вакцин, уменьшение расходов на дополнительные визиты в медучреждение, улучшение показателей своевременности вакцинации и содействие внедрению новых вакцин в программу иммунизации.
Использование комбинированных вакцин обычно не повышает риск возникновения побочных реакций, а может обусловить уменьшение суммарного количества побочных проявлений. Например, оно может сократить количество реакций, связанных со страхом вакцинации, и вероятность реакций, связанных с ошибками при проведении вакцинации.
Прочие компоненты вакцинВ дополнение к основному компоненту (антигену, антигенам), вакцины содержат небольшие количества других веществ. Иногда эти вещества могут стать причиной ПППИ. Они включают:
адъюванты — вещества, которые усиливают степень и/или длительность иммунного ответа, что позволяет сократить количество антигена в дозе вакцины или общее число доз, необходимых для выработки иммунитета;
антибиотики— их используют при производстве вакцин для предотвращения бактериального загрязнения культуры клеток тканей, на которой выращиваются вирусы;
консерванты — химические вещества, которые добавляют в убитые или субъединичные вакцины для инактивации вирусов, обезвреживания бактериальных токсинов и профилактики серьезных вторичных инфекций в многодозовых флаконах вследствие бактериальной или грибковой контаминации;
стабилизаторы — вещества, которые используются для сохранения эффективности вакцины во время хранения. Для подтверждения качества (антигенности) или стабильности в вакцины могут быть добавлены соединения, чтобы устранить проблемы с кислотностью, щелочностью (рН), стабильностью и температурой.
Прививка от кори, краснухи, паротита, дифтерии, столбняка, коклюша
Каждый здравомыслящий родитель очень трепетно относится к здоровью ребенка, стараясь оградить от опасных инфекций и сформировать крепкий иммунитет – как залог здоровой жизни.
В современном мире вакцинация является основой профилактики целого ряда тяжелейших болезней, опасных своими серьезными осложнениями. Активный иммунитет после проведения прививок сохраняется в течение нескольких лет у вакцинированных против кори, дифтерии, столбняка, полиомиелита, гепатита В или в течение нескольких месяцев у привитых, к примеру, от гриппа, а при своевременной ревакцинации может сохраняться всю жизнь.
Увеличение спектра вакцин позволило значительно расширить возможности профилактики инфекций у детей с хроническими заболеваниями и нарушениями иммунитета, а также обеспечило возможность комбинированного их применения. Кроме того, что постановка комбинированных вакцин создает не менее прочный иммунитет, она еще и уменьшает количество инъекций (а ведь это процедура малоприятна для ребенка) и число посещений медицинских учреждений.
К сожалению, однократная вакцинация не способна подготовить иммунную систему к полноценной, надежной и долговременной защите, поэтому прививки против ряда инфекций приходится проводить 2-х или 3-х кратно. А своевременно проведенная ревакцинация – необходимая процедура для закрепления и поддержания иммунитета – позволит создать крепкую и надежную защиту.
Таким образом, вакцинация очень важное мероприятие – ведь ее целью является создание невосприимчивости к инфекционным заболеваниям.
В нашей стране, полагаясь на опыт многолетних наблюдений, с учетом уровня развития современной медицины и качества вакцин разработан календарь профилактических прививок, который предусматривает вакцинацию от основных опасных инфекций. Кроме того, в альтернативном порядке можно защитить ребенка дополнительно от ряда заболеваний – к примеру, от гриппа, ветряной оспы, гепатита А, клещевого энцефалита, менингококковой инфекции.
Впервые с вопросом о вакцинации новорожденного ребенка мама сталкивается еще в родильном доме – это прививка от гепатита В, которую ставят малышу в первые часы его жизни. Что же это за заболевание и чем оно так опасно?
Гепатит В – инфекционно-вирусное заболевание поражающее преимущественно клетки печени, склонное к затяжному и хроническому течению с формированием таких грозных осложнений как цирроз и рак печени. В редких случаях болезнь может протекать молниеносно, с неблагоприятным исходом.
Для профилактики необходима 3-х кратная вакцинация.
Календарь прививок предполагает также вакцинацию против дифтерии.
Дифтерия – острое инфекционное заболевание, характеризующееся симптомами интоксикации, пленчатой ангиной, воспалением гортани с развитием крупа. Заболевание может протекать в токсической, молниеносной и тяжелой формах с формированием осложнений со стороны сердца, почек, нервной системы.
Профилактику начинают с 3-х месячного возраста, вакцинируя ребенка 3-х кратно с интервалом в 45 дней между прививками, с последующей ревакцинацией в 18 месяцев и дальнейшими возрастными ревакцинациями в 7 лет, 14 лет и у взрослых каждые 10 лет от момента последней ревакцинации.
Обычно вакцинацию от дифтерии совмещают с вакцинацией против коклюша и столбняка. Какую угрозу здоровью несут эти инфекции?
Коклюш – инфекционное заболевание, вызываемое бактериями выделяющими токсины, которые раздражают кашлевой и дыхательный центры. Болезнь характеризуется циклическим затяжным течением и наличием своеобразного судорожного приступообразного кашля. Течение может сопровождаться серьезными осложнениями, такими как: поражение легких, сердца, кровоизлияниями под кожу и слизистые, развитием гипоксии и поражением нервной системы.
Профилактика заключается в 3-х кратной вакцинации с интервалом между прививками в 45 дней, начиная с 3-х месячного возраста ребенка. Ревакцинация однократно в возрасте 18 месяцев.
Столбняк – острое инфекционное заболевание, характеризующееся поражением центральной нервной системы, вызывает развитие судорог и удушья.
Профилактическая схема вакцинации и ревакцинации идентична таковой при дифтерии.
Помимо перечисленных инфекций в календарь профилактических прививок включена вакцинация против полиомиелита.
Полиомиелит – коварен развитием поражений нервной системы (вялые параличи и парезы), длительным и затяжным течением с возможностью инвалидизации.
Вакцину против полиомиелита впервые рекомендуют вводить в 3-х месячном возрасте (совместно с вакцинами против коклюша, дифтерии и столбняка) также 3-х кратно с интервалом в 45 дней между прививками, с ревакцинацией в 18 месяцев, 20 месяцев и 14 лет.
Чем же ребенку грозят такие вирусные заболевания как корь, краснуха и паротит? И почему вакцинацию против них также внесли в прививочный календарь?
Корь – острая вирусная инфекция, часто протекает с лихорадкой, появлением характерной сыпи, симптомами интоксикации, поражением дыхательных путей, полости рта и глаз. Опасна корь развитием осложнений со стороны органов дыхания, нервной системы и присоединением вторичных инфекций на ослабленном фоне.
Краснуха – особенно опасна для беременных формированием пороков развития плода (поражение глаз, глаукома, врожденные пороки сердца, головного мозга).
Паротит – вирусное заболевание, поражающее железистые органы (слюнные железы, поджелудочную железу, яички у мальчиков) и нервную систему (паротитный менингит). Осложнениями паротита могут быть сахарный диабет и мужское бесплодие.
Для того чтобы уберечь малыша от кори, краснухи и паротита достаточно сделать одну прививку в 12 месяцев и выполнить ревакцинацию в 6 лет.
Чтобы сохранить здоровье малыша и создать крепкий иммунитет против опасных инфекций мы предлагаем воспользоваться услугами ДДЦ по вакцинации детей до 18 летнего возраста. В ДДЦ применяются современные, надежные, качественные и хорошо зарекомендовавшие себя вакцины. При вакцинации учитываются индивидуальные особенности здоровья каждого ребенка и переносимость тех или иных прививок. Квалифицированные специалисты помогут создать индивидуальный график вакцинации, с учетом состояния здоровья Вашего ребенка.
Посмотреть цены на прививки ›Вакцинация против ХИБ инфекции
Какими документами регламентируется вакцинация против ХИБ-инфекции в РФ?
1. Федеральный закон от 17 сентября 1998 г. N 157-ФЗ «Об иммунопрофилактике инфекционных болезней»(с изменениями от 7 авг 2000 г., 10 янв 2003 г., 22 авг, 29 дек 2004 г., 30 июня 2006 г., 18 окт, 1 дек 2007 г., 23 июля, 25, 30 дек 2008 г., 24 ноя 2010 г)
Статья 9. Национальный календарь профилактических прививок — Национальный календарь профилактических прививок включает в себя профилактические прививки против гепатита В, дифтерии, коклюша, кори, краснухи, полиомиелита, столбняка, туберкулеза, эпидемического паротита, гемофильной инфекции и гриппа.
2. Приказ Министерства здравоохранения РФ от 21.03.2014 г. N 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»
Курс плановой вакцинации против ХИБ инфекции начинается в возрасте 3 мес.
Дети, не привитые на первом году жизни против гемофильной инфекции могут прививаться и в более старшем возрасте
3. Методические рекомендации МР 3.3.1.0001–10 «Эпидемиология и вакцинопрофилактика инфекции, вызываемой Haemophilus influenzae типа b» (утверждены Главным государственным санитарным врачом 31.03.2010)
Изложены современные представления об инфекции, вызываемой бактерией вида Haemophilus influenzae типа b (Hib), и также называемой Hib-инфекцией. Рассмотрены эпидемиологические особенности Hib-инфекции, представлены данные о заболеваемости Hib-инфекцией в Российской Федерации и странах мира. Особое внимание уделено проблеме вакцинопрофилактики Hib-инфекции. Дана характеристика конъюгированных Hib-вакцин, рассмотрены медицинские показания и противопоказания к их применению, возможные побочные реакции, а также порядок проведения вакцинации этими препаратами.
| Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой SARS-CoV-2 📜 Инструкция по применению Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой SARS-CoV-2 💊 Состав препарата Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой SARS-CoV-2 ✅ Применение препарата Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой SARS-CoV-2 📅 Условия хранения Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой SARS-CoV-2 ⏳ Срок годности Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой SARS-CoV-2 Сохраните у себя Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности Описание лекарственного препарата Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой SARS-CoV-2 (Gam-COVID-Vac-Lio Combined vector vaccine for the prevention of coronavirus infection caused by the SARS-CoV-2 virus) Основано на официально утвержденной инструкции по применению препарата и подготовлено для электронного издания справочника Видаль 2020 года, дата обновления: 2020.12.15 Владелец регистрационного удостоверения:Код ATX: J07B (Вакцины для профилактики вирусных инфекций)Лекарственная форма
Форма выпуска, упаковка и состав препарата Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой SARS-CoV-2Лиофилизат для приготовления раствора для в/м введения двухкомпонентный (компонент I и компонент II). Компонент I. Сухая пористая масса в виде таблетки, цельная или раскрошенная, белого цвета. Восстановленный препарат: однородный бесцветный или с желтоватым оттенком слегка опалесцирующий раствор.
Вспомогательные вещества: трис(гидроксилметил)аминометан — 0.24 мг, натрия хлорид — 1.4 мг, сахароза — 73.5 мг, магния хлорида гексагидрат — 20.4 мкг, ЭДТА динатриевая соль дигидрат — 3.8 мкг, полисорбат 80 — 0.05 мг. Компонент II. Сухая пористая масса в виде таблетки, цельная или раскрошенная, белого цвета. Восстановленный препарат: однородный бесцветный или с желтоватым оттенком слегка опалесцирующий раствор.
Вспомогательные вещества: трис(гидроксилметил)аминометан — 0.24 мг, натрия хлорид — 1.4 мг, сахароза — 73.5 мг, магния хлорида гексагидрат — 20.4 мкг, ЭДТА динатриевая соль дигидрат — 3.8 мкг, полисорбат 80 — 0.05 мг. 1 доза (компонент I) — флаконы нейтрального стекла (1) — пачки картонные. Фармакологическое действие
Характеристика. Вакцина получена биотехнологическим путем, при котором не используется патогенный для человека вирус SARS-CoV-2. Препарат состоит из двух компонентов: компонент I и компонент II. В состав компонента I входит рекомбинантный аденовирусный вектор на основе аденовируса человека 26 серотипа, несущий ген белка S — вируса SARS-CoV-2, в состав компонента II входит вектор на основе аденовируса человека 5 серотипа, несущий ген белка S вируса SARS-CoV-2. Вакцина индуцирует формирование гуморального и клеточного иммунитета в отношении коронавирусной инфекции, вызываемой вирусом SARS-CoV-2. Иммунологическая эффективность Иммунологические свойства и безопасность вакцины изучали в клиническом исследовании у взрослых здоровых добровольцев обоего пола в возрасте от 18 до 60 лет: 9 добровольцев получали компонент I, 9 — компонент II и 20 — в режиме «прайм-буст». Иммуногенность оценивали по содержанию специфических IgG-антител к белку S коронавируса SARS-CoV-2 и вируснейтрализующих антител, а также по образованию специфических Т-хелперных (CD4+) и цитотоксических (CD8+) лимфоцитов. Оценку содержания специфических IgG-антител проводили в сравнении с исходным содержанием антител (до иммунизации). У всех участников исследования, получавших препарат, образовались специфические антитела. На 42 сутки среднегеометрическое значение титра составило 11143, при 100% сероконверсии. Также на 42 сутки от начала вакцинации в сыворотке крови всех добровольцев детектированы вируснейтрализующие антитела к вирусу IgG со средним титром 45.95. Активность клеточного иммунитета оценивали в тесте лимфопролиферации CD4+ и CD8+, а также по приросту концентрации интерферона гамма (ИФНγ) в ответ на стимуляцию митогеном (гликопротеин S). Иммунизация препаратом вызвала формирование антиген-специфического клеточного противоинфекционного иммунитета у 100% добровольцев (формирование антиген-специфичных клеток обеих популяций Т-лимфоцитов: Т-хелперных (CD4+) и Т-киллерных (CD8+) и достоверное повышение секреции ИФНγ). Защитный титр антител в настоящее время неизвестен. Продолжительность защиты неизвестна. Клинические исследования по изучению эпидемиологической эффективности не проводились. Показания препарата Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой SARS-CoV-2Профилактика новой коронавирусной инфекции (COVID-19) у взрослых 18-60 лет. Режим дозированияВакцина предназначена только для внутримышечного введения. Строго запрещено внутривенное введение препарата. Вакцину вводят в дельтовидную мышцу (верхнюю треть наружной поверхности плеча), растворив содержимое флакона предварительно в 1.0 мл воды для инъекций. Флакон встряхивают до полного растворения лиофилизата. При невозможности введения в дельтовидную мышцу — препарат вводят в латеральную широкую мышцу бедра. Вакцинацию проводят в два этапа (режим «прайм-буст»): вначале компонентом I, затем через 3 недели компонентом II. Не пригоден к применению препарат во флаконах с нарушенной целостностью и маркировкой, при изменении физических свойств (интенсивное окрашивание, наличие механических включений), при истекшем сроке годности, неправильном хранении. Хранение вскрытого флакона не допускается! После введения вакцины пациент должен находиться под наблюдением медицинских работников в течение 30 мин.
Побочное действиеНежелательные явления, характерные для применения вакцины, выявленные в рамках клинических исследований, а также исследований других вакцин на основе аналогичной технологической платформы, бывают преимущественно легкой или средней степени выраженности, могут развиваться в первые-вторые сутки после вакцинации и разрешаются в течение 3-х последующих дней. Чаще других могут развиться кратковременные общие (непродолжительный гриппоподобный синдром, характеризующийся ознобом, повышением температуры тела, артралгией, миалгией, астенией, общим недомоганием, головной болью) и местные (болезненность в месте инъекции, гиперемия, отечность) реакции. Рекомендуется назначение НПВС при повышении температуры тела после вакцинации. Реже отмечаются тошнота, диспепсия, снижение аппетита, иногда — увеличение регионарных лимфоузлов. У некоторых пациентов возможно развитие аллергических реакций, кратковременное повышение активности печеночных трансаминаз, В открытом клиническом исследовании безопасности, переносимости и иммуногенности препарата «Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой вирусом SARS-CoV-2» нежелательные явления (НЯ) по частоте встречаемости могут быть расценены как встречающиеся часто и очень После вакцинации были зарегистрированы следующие НЯ Общие нарушения и реакции в месте введения: боль в месте вакцинации, повышение температуры кожи в месте вакцинации, ломота в теле, сопровождаемая артралгией, уплотнение в месте введения, гипертермия, пирексия, астения. Нарушения со стороны нервной системы: головная боль. Лабораторные и инструментальные данные: разнонаправленные изменения в иммунограмме — повышение числа Т-лимфоцитов, увеличение количества CD4-лимфоцитов, повышение числа В-лимфоцитов, повышение количества CD8-лимфоцитов, повышение уровня иммуноглобулина Е (IgE) в крови, снижение числа естественных клеток-киллеров, уменьшение соотношения CD4/CD8, повышение числа естественных клеток-киллеров, повышение содержания иммуноглобулина А (IgA) в крови, снижение содержания иммуноглобулина Е (IgE) в крови; отклонения в биохимическом анализе крови — повышение содержания холестерина, билирубина, активности АСТ, снижение содержания креатинина, активности ЛДГ. Большинство НЯ у добровольцев, вакцинированных в режиме «прайм-буст», были легкой степени тяжести: 96 легких НЯ отмечались у 20 (100%) добровольцев. НЯ средней степени тяжести отмечались у 3 (15%) добровольцев (4 НЯ). К ним относились: ломота в теле, сопровождаемая артралгией — 3 НЯ у 2 добровольцев, и гипертермия — 1 НЯ у 1 добровольца. Завершилось выздоровлением без последствий 41 НЯ. На 42 день исследования не завершились 59 НЯ (исход был неизвестен на момент оценки) — лабораторные отклонения иммунологических показателей, что не имеет клинического значения (не нуждается в проведении дополнительных диагностических процедур и назначения терапии). Противопоказания к применению
Противопоказания для введения компонента II вакцины:
С осторожностью При хронических заболеваниях печени и почек, выраженных нарушениях функции эндокринной системы (сахарный диабет), тяжелых заболеваниях системы кроветворения, эпилепсии, инсультах и других заболеваниях ЦНС, заболеваниях сердечно-сосудистой системы (инфарктах миокарда в анамнезе, миокардитах, эндокардитах, перикардитах, ИБС), первичных и вторичных иммунодефицитах, аутоиммунных заболеваниях, заболеваниях легких, астме и ХОБЛ, у пациентов с диабетом и метаболическим синдромом, с аллергическими реакциями, атопией, экземой. Места, где проводится вакцинация, должны быть оснащены средствами противошоковой терапии (в соответствии с Приказом Минздрава России от 20 декабря 2012 г. №1079н «Об утверждении стандарта скорой медицинской помощи при анафилактическом шоке»). В день проведения вакцинации пациент должен быть осмотрен врачом: обязательным является общий осмотр и измерение температуры тела. В случае, если температура тела превышает 37°С, вакцинацию не проводят. Применение при беременности и кормлении грудьюПрепарат противопоказан при беременности и в период грудного вскармливания, т.к. его эффективность и безопасность в этот период не изучались. Применение при нарушениях функции печениС осторожностью применять при хронических заболеваниях печени. Применение при нарушениях функции почекС осторожностью применять при хронических заболеваниях почек. Применение у детейПротивопоказание: возраст до 18 лет (в связи с отсутствием данных об эффективности и безопасности). Применение у пожилых пациентовВакцина показана для применения у пациентов в возрасте от 18 до 60 лет. Особые указанияУ пациентов, получающих иммуносупрессивную терапию и пациентов с иммунодефицитом может не развиться достаточный иммунный ответ. Поэтому прием препаратов, угнетающих функцию иммунной системы, противопоказан как минимум 1 месяц до и после вакцинации из-за риска снижения иммуногенности. Влияние на способность к управлению транспортными средствами и механизмами Исследования по изучению влияния вакцины на способность управлять транспортными средствами и потенциально опасными механизмами не проводились. ПередозировкаО случаях передозировки не сообщалось. Учитывая, что отпуск лекарственного препарата допускается только для лечебно-профилактических учреждений, а сама вакцинация проводится только квалифицированным медицинским персоналом, риск передозировки крайне низок Однако можно предположить, что при случайной передозировке возможно развитие указанных выше токсических и токсико-аллергических реакций в более тяжелой степени. Специфических антидотов к препарату не существует. Терапевтические мероприятия в данном случае будут включать симптоматическую терапию в соответствии с показаниями (жаропонижающие/НПВС и десенсибилизирующие средства, кортикостероиды — парентерально при выраженном токсико-аллергическом синдроме). Режим назначения препаратов должен быть выбран согласно рекомендациям по применению и дозировкам данных лекарственных средств. Лекарственное взаимодействиеУсловия хранения препарата Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой SARS-CoV-2В соответствии с СП 3.3.2.3332-16 при температуре от 2° до 8°С в защищенном от света месте. Срок годности препарата Гам-КОВИД-Вак-Лио Комбинированная векторная вакцина для профилактики коронавирусной инфекции, вызываемой SARS-CoV-2Срок годности Компонента I — 6 месяцев, Компонента II — 6 месяцев. Не применять по истечении срока годности.Не допускается хранение восстановленного препарата! Хранить в недоступном для детей месте. Условия транспортирования В соответствии с СП 3.3.2.3332-16 при температуре от 2° до 8°С в защищенном от света месте. Условия реализацииДля лечебно-профилактических учреждений. Сохраните у себя Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности |
Ртуть в вакцинах — ГБУЗ РМ РИКБ
Ртуть в вакцинах.
— Какие последствия может вызвать ртуть,содержащаяся в вакцинах?
Начнем с того, что ртуть содержится не во всех вакцинах. Ее нет в живых вакцинах, в вакцине против гепатита В для детей, в комбинированных вакцинах с ацеллюлярным коклюшным компонентом, и вообще во всех вакцинах, расфасованных в ампулы или шприцы по 1 дозе.
Ртутные консерванты содержат вакцины, выпускаемые в многодозовых флаконах. Поскольку такой флакон используется в течение рабочего дня — 8 часов (затем остатки утилизируются), содержимое должно некоторое время сохранять стерильность, для обеспечения которой добавляется консервант. Используется металлорганическое соединение ртути — тиомерсал (тимерозал, мертиолят), который в организме распадается на этилртуть и тиосалицилат.
Если вакцина содержит ртутный консервант, это в обязательном порядке указывается в инструкции к препарату.
Применение ртутных консервантов в вакцинах вызвало большую полемику после скандальной публикации британского хирурга Эндрю Уэйкфилда (Andrew Wakefield) в 1998 г. в журнале Lancet о 12 случаях детского аутизма с поражением кишечника, связанных, по мнению автора с применением вакцины против кори-краснухи-паротита (Measles-Mumps-Rubella, MMR). Однако результаты исследования казались невоспроизводимыми: другие исследователи не смогли обнаружить связь между вакцинацией MMR и аутизмом, а также между аутизмом и поражением кишечника. В связи со спорностью позиции автора еженедельником Sunday Times было инициировано расследование, в результате которого в 2004 г. репортером Brian Deer было доказано, что исследование Уэйкфилда проведено с нарушением медицинской этики, а результаты подтасованы. В 2004 г. Lancet опубликовал частичное опровержение результатов Уэйкфилда, а в феврале 2010 г. — полное опровержение, назвав это исследование «грандиозным обманом». В мае 2010 г. Уэйкфилд был исключен из Медицинского регистра Великобритании в связи с обвинениями в нечестности и неэтичности и лишен медицинской лицензии.
В конечном итоге попытки связать аутизм с ртутью в вакцинах претерпели полный крах.
Однако вернемся к ртути как химическому элементу, и поговорим о ней более подробно. Так ли она страшна, как пытаются нам внушить? Прежде всего, ртуть, несмотря на то, что относится к редким элементам, распространена в окружающей среде достаточно широко. Металлическая ртуть и ее производные — компонент литосферы Земли, при этом соли ртути в связи с высокой растворимостью постепенно переходят в гидросферу. Количество ртути на поверхности земли медленно нарастает, а человек своей деятельностью дополнительно увеличивает присутствие элемента в биосфере. Общий выброс ртути в атмосферный воздух только от промышленных источников достигает до 20 тонн в год. В нашей стране — это предприятия хлорной промышленности в Стерлитамаке, Саянске, Волгограде, Усолье-Сибирском, Кирово-Чепецке и др., производство ртутьсодержащих ламп в Саранске и Смоленске, металлургические производства во Владикавказе, Челябинске, Белове, Норильске, Карабаше, Медногорске, Красноуральске, на Кольском полуострове и много других. Использование ртутьсодержащих пестицидов (гранозан) также способствует увеличению элемента в окружающей среде в первую очередь в воде.
По пищевым цепочкам (главным образом при употреблении в пищу рыбы и морепродуктов) метил- и диметилртуть достигают пищеварительной системы человека и всасываются. Нет такого органа или системы в организме, где бы ни содержались соединения ртути — от 0,3-2,8 (в почках) до 0,5 мг/кг (в головном мозге), Содержание ртути в крови находится в пределах 0,003-0,01 мг/л, но у людей, употребляющих большое количество морепродуктов, оно может значительно увеличиваться. В биологических объектах ртуть находится главным образом в форме метилртути, которая обладает высокой липофильностью и способна кумулироваться.
Чем выше объект находится в пищевой цепочке, тем больше ртути у него в организме.
Так, описанная в Японии болезнь Минамата возникла вследствие промышленного загрязнения ртутью воды в заливе Минамата. В воде ее содержание достигало 0,68 мг/л, в рыбе — 8-36 мг/кг, в устрицах — до 85 мг/кг. В крови людей, питавшихся рыбой, уровень метилртути достигал 120 и выше мг/кг, что и служило причиной тяжелого заболевания.
Соединения ртути токсичны для живых организмов, что и определило ее основное применение в медицине: в качестве антисептика (токсичные соединения, такие как дихлорид, амидохлорид ртути, применяются наружно) и консерванта (менее токсичная и с высокой скоростью выведения этилртуть, применяемая парентерально). Кроме этого, ртуть широко используется в медицинских приборах, ранее она входила в состав амальгамы, используемой при пломбировании зубов. Также ртуть иногда включают в состав «новаторских» препаратов, типа печально известного Витурида.
Ртуть находят в количествах, превышающих безопасный уровень, в растительных препаратах аюрведической, традиционной китайской и тибетской медицины.
Соединения ртути широко используются и в гомеопатии. Врачи-гомеопаты абсолютно уверены в безопасности гомеопатических средств: «Мы, гомеопаты, не боимся применять меркуриальные препараты, так как делаем это согласно определенному закону, который руководит нами при применении их к человеческому организму. Поэтому те дурные последствия, которые наступают вслед за чрезмерной дозой или неправильным применением этого средства, невозможны в нашей практике» (цит. по Эрнст Фаррингтон «Гомеопатическая клиническая фармакология»). Однако, случаи ртутной интоксикации, наступившей в результате лечения гомеопатическими препаратами, известны и неоднократно описаны в литературе.
Следует также учитывать, что в гомеопатических препаратах и «инновационных медицинских средствах» используются разнообразные соединения ртути, которые могут обладать высокой токсичностью (в Витуриде, к примеру, применялся крайне токсичный дихлорид ртути). То же самое является верным и в отношении лекарственных трав, где соединения ртути являются случайными примесями и не нормируются. В вакцинных же препаратах используется исключительно этилртуть — соединение, не обладающее свойством биоаккумуляции, в отличие от митилртути и диметилртути. Период полувыведения оральной метилртути, по разным данным, составляет от 20 до 70 суток (в среднем 45 суток), тогда как период полувыведения вакцинной этилртути у младенцев — всего 3-7 дней.
Исследованиями выявлено, что ртуть определяется в крови у новорожденных еще до вакцинации (0,1-4,5 нг/мл).
При введении вакцины уровень ртути в организме временно повышается, принимая исходное значение в среднем через 10 суток после прививки. Проведенные многочисленные исследования не доказали связи ртути в вакцинах с поражением нервной системы, почек и каких-либо других органов.
Прививки — как подготовиться и что нужно знать?
Вакцинация — простой и эффективный способ защиты ребенка от болезней. В то же время к прививке нужно правильно подготовиться и тщательно наблюдать за малышом в первые дни после. Сегодня рассказываем о самых важных аспектах вакцинации для детей.
В самом начале жизни, когда ребенок очень уязвим, прививки защищают его от ряда наиболее опасных заболеваний, например, дифтерии, столбняка, коклюша, туберкулеза. Вакцинация позволяет выработать защитные иммунные антитела. После вакцинации, если в организм ребенка попадает возбудитель, защитные антитела убивают и обезвреживают возбудитель. В России в Национальный календарь прививок включено 15 вакцин. Первые прививки малышу делают уже в роддоме, затем, начиная с возраста 3-х месяцев в соответствии с Национальным календарем прививок.
Как подготовиться к прививке?
Перед прививкой главное, чтобы ребенок был здоров. Необходимо сдать общий анализ крови и мочи. Нормальные показатели анализов свидетельствуют, что ребенок здоров. За 5-7 дней до вакцинации и после нельзя вводить новые продукты прикорма. Важно: чтобы в окружении малыша никто не болел, так как можно попасть вакцинацией в инкубационный период начинающейся болезни.
В день прививки
Перед каждой прививкой ребенка должен осмотреть педиатр, измерить температуру тела, оценить анализы крови и мочи, расспросить маму о поведении малыша, перенесенных заболеваниях за последние месяцы перед вакцинацией, подъемах температуры, аллергических реакциях, травмах, операциях, контактах с инфекционными больными. Важно самочувствие ребенка в предыдущие дни и в день вакцинации. Маме следует сообщить педиатру обо всех важных аспектах здоровья ребенка. Детям, склонным к аллергическим реакциям, педиатр может порекомендовать провести подготовку к вакцинации.
Противопоказания
Есть абсолютные и относительные противопоказания к вакцинации.
К абсолютным противопоказаниям относятся:
- Иммунодефицитные состояния. Иммунодефицитное состояние может быть первичным (наследственным) и вторичным (возникшим вследствие заболевания).
- Тяжелая реакция на введение той же самой вакцины , такие как — повышение температуры тела выше 40°С более 3 дней; отек (инфильтрат) более 8 сантиметров в диаметре в месте введения вакцины, крик более 3 часов.
- Осложнения при введении предыдущей дозы этой же вакцины (анафилактический шок, коллапс, энцефалит, судороги на фоне нормальной температуры тела).
К относительным противопоказаниям относятся:
- Острое респираторное вирусное заболевание (ОРВИ), протекающее с высокой температурой. В таких случаях плановую прививку откладывают на 1-4недели до выздоровления.
- Обострение хронического заболевания (диабет, хронические заболевания почек). Вакцинация проводится только в период ремиссии и после консультации со специалистом.
- Плановая прививка откладывается на 3 месяца, если ребенку переливали кровь или иммуноглобулины
Начинают прививать всеми вакцинами недоношенного ребенка, если он хорошо прибавляет в весе.
Ложные противопоказания — состояния, которые неоправданно и необоснованно включаются в разряд противопоказаний к прививкам. К ним относятся: Дисбактериоз кишечника , инфекция мочевой системы, тимомегалия (увеличение вилочковой железы),перинатальная энцефалопатия, анемия, прорезывание зубов, атопический дерматит, некоторые врожденные заболевания.
Во всех случаях вопрос о противопоказаниях к вакцинации должен решаться врачом!
Реакции на прививки
Реакции на прививки бывают разными в зависимости от типа вакцины (адсорбированная, полисахаридная, живая, инактивированная). К наиболее частым реакциям относятся – подъем температуры, беспокойство, болезненность, гиперемия, отек в месте укола.
В Клинике на Ленинском вы можете сделать прививки вакцинами импортного производства, включенные в Национальный календарь прививок и провести дополнительную вакцинацию против клещевого энцефалита , ветряной оспы, гепатита А, менингококковой инфекции. Прививки против дифтерии, столбняка, коклюша, полиомелита, гемофильной инфекции типа «В» проводятся комбинированными вакцинами импортного производства Пентаксим и Инфанрикс Гекса (плюс гепатит В). Имеются вакцины Менцевакс и Менинго A+B от менингококковой инфекции. Против пневмококковой инфекции — вакцины Превенар 13 и Пневмо 23. Варилрикс- от ветряной оспы, против ротавирусной инфекции — препарат Рота Тек.
Записаться на вакцинацию в Клинику на Ленинском можно по телефону +7 (495) 668-09-86.
Текст — врач-педиатр, гастроэнтеролог, руководитель Клиники на Ленинском Наталья Медведева.
Комбинированные вакцины — ScienceDirect
Комбинированная вакцина определяется как смесь индивидуальных вакцин перед введением in vivo , так что несколько вакцин вводятся в виде отдельной инъекции. Некоторые вакцины от отдельного заболевания являются поливалентными, поскольку конкретный патоген имеет несколько типов (обычно серотипов). Для таких продуктов, называемых «многотипными комбинациями», несколько типов, которые имеют одинаковую конструкцию, смешиваются вместе во время производства в комбинированную вакцину.Другие комбинации представляют собой смеси вакцин, уже лицензированных для лечения различных заболеваний. Для таких продуктов, называемых «многоцелевыми комбинациями», смешивание обычно выполняется в трех точках: предпочтительно во время изготовления и заполнения одного флакона или шприца; альтернативно путем объединения в момент инъекции вакцин, заполненных в отдельные камеры двухкамерного шприца; или путем смешивания вакцин во флаконе непосредственно перед введением и затем путем инъекции. В этой главе описываются текущие и потенциальные будущие комбинации и их обоснование, основанное на совместимости компонентов и графиков дозирования, а также обсуждаются многочисленные проблемы в разработке, которые включают технические, рецептурные, аналитические, клинические, нормативные, производственные, контроль качества и маркетинг.Сюда входят результаты клинических испытаний комбинаций, которые в настоящее время разрабатываются или лицензированы недавно; Ключевые параметры включают взаимодействие между вакцинами в сочетании, влияющее на безопасность и иммунологическую совместимость. В настоящее время проводится подробное исследование доступных комбинированных вакцин, многоцелевых (комбинации на основе АКДС, вакцины против кори-эпидемического паротита-краснухи-ветряной оспы и гепатита А-гепатита В), многотипных и новых комбинаций. Обсуждаются вопросы создания новых комбинированных вакцин — технические разработки, клинические и нормативные разработки, а также маркетинг.Многоцелевые комбинации обычно имеют антигены с разными свойствами, иногда связанные с разными типами солей алюминия или другими адъювантами или консервантами. Многоцелевые комбинации живых аттенуированных вирусных вакцин содержат вирусы разных типов, при этом все вирусы одинаково стабильны, что делает проблемы разработки наиболее сложными.
Почему используются комбинированные снимки?
Комбинированные вакцины включают две или более вакцины, которые можно вводить по отдельности, и объединяют их в одну вакцину.Дети получают такую же защиту, как и от отдельных прививок, вводимых отдельно, но с меньшим количеством прививок.
При посещении врача вашему ребенку могут сделать только две или три прививки, чтобы защитить его или ее от пяти болезней, вместо пяти индивидуальных прививок. Меньшее количество уколов может означать меньше боли для вашего ребенка и меньше стресса для вас.
Комбинированные вакцины помогают родителям, врачам и медсестрам информировать детей о вакцинах. Объединение вакцин в меньшее количество прививок также может означать, что большее количество детей получит рекомендованные прививки вовремя.А это означает меньшее количество задержек с защитой детей от болезней.
Комбинированные вакцины не перегружают иммунную систему вашего ребенка. Вакцины содержат ингредиенты, называемые антигенами, которые заставляют иммунную систему организма создавать эти антитела. Каждый день иммунная система здорового ребенка успешно борется с тысячами антигенов — частями микробов, которые заставляют иммунную систему организма работать.
Антигены в вакцинах исходят от самих микробов, но микробы ослабляются или уничтожаются, поэтому они не могут вызвать серьезное заболевание.Вакцины содержат лишь крошечную часть антигенов, с которыми дети сталкиваются каждый день в своем окружении, даже если они получают несколько вакцин в один день.
- Дети ежедневно подвергаются воздействию от 2000 до 6000 антигенов.
- Например, инфекция стрептококкового горла подвергает детей воздействию по крайней мере 25-50 антигенов. Это сопоставимо с антигенами в вакцинах, которые младенцы получают во время их двухмесячного визита: вакцины DTaP, IPV, HepB, Hib и ротавирусные вакцины содержат всего 54 антигена.
И хотя сейчас дети получают больше вакцин для защиты от большего числа болезней, чем 30 лет назад, фактическое количество антигенов в вакцинах значительно меньше, чем десятилетия назад, потому что технология вакцины улучшилась, что сделало вакцины более эффективными.
- В 1980 г. рекомендованные вакцины содержали более 15 096 антигенов.
- Современные вакцины содержат только 173 антигена в 12 вакцинах, которые защищают детей и подростков от 16 болезней, которые можно предотвратить с помощью вакцин.
Источник: ВАКЦИНЫ Плоткина, 7-е издание
Вот некоторые примеры распространенных комбинированных вакцин для детей:
- Comvax , который объединяет вакцины, предотвращающие Haemophilus influenzae типа b и гепатит B
- Twinrix , который объединяет вакцины, предотвращающие гепатит A и гепатит B
- Pediarix , который объединяет вакцины, предотвращающие столбняк, дифтерию и коклюш (коклюш), гепатит B и полиомиелит
- ProQuad , который объединяет вакцины, предотвращающие корь, эпидемический паротит, краснуху и ветряную оспу (ветряная оспа)
- Kinrix , который объединяет вакцины, предотвращающие столбняк, дифтерию и коклюш (коклюш) и полиомиелит
- Pentacel , который объединяет вакцины, предотвращающие столбняк, дифтерию и коклюш (коклюш), полиомиелит и Haemophilus influenzae типа b
Прежде чем комбинированная вакцина будет одобрена для использования, она проходит тщательное тестирование, чтобы убедиться, что комбинированная вакцина так же безопасна и эффективна, как каждая из отдельных вакцин, вводимых отдельно.И, как и в случае с индивидуальными вакцинами, существуют системы для отслеживания любых редких реакций на комбинированные вакцины, которые могут быть обнаружены только после широкого использования вакцины.
Узнайте больше о каждой вакцине и о том, от чего они защищают.
Источники:
CDC: Комбинированные вакцины
Verywell: Подсчет антигенов в вакцинах
Описание и торговые наименования вакцины против дифтерии, столбняка, бесклеточного коклюша, полиомиелита (внутримышечный путь)
Описание и торговые марки
Информация о лекарствах предоставлена: IBM Micromedex
Торговая марка в США
- Kinrix
- Quadracel
Описания
Вакцина против дифтерии, столбняка и бесклеточного коклюша (также известная как DTaP) в сочетании с инактивированной вакциной против полиовируса (также известной как IPV) представляет собой комбинированную вакцину, которая вводится для защиты от инфекций, вызванных дифтерией, столбняком (тризмом челюсти), коклюш (коклюш) и полиовирус.Вакцина работает, заставляя организм вырабатывать собственную защиту (антитела) против этих заболеваний. Эта вакцина вводится только детям от 4 до 6 лет (до 7 лет).
Дифтерия — серьезное заболевание, которое может вызвать затруднение дыхания, проблемы с сердцем, повреждение нервов, пневмонию и, возможно, смерть. Риск серьезных осложнений выше у очень маленьких детей и пожилых людей.
Столбняк (также известный как тризм) — очень серьезное заболевание, вызывающее судороги и тяжелые мышечные спазмы, которые могут быть достаточно сильными, чтобы вызвать переломы костей позвоночника.Заболевание по-прежнему встречается почти исключительно среди людей, которые не прошли вакцинацию или не имеют достаточной защиты от предыдущих прививок.
Коклюш (также известный как коклюш) — серьезное заболевание, вызывающее сильные приступы кашля, которые могут мешать дыханию. Коклюш также может вызывать пневмонию, длительный бронхит, судороги, повреждение головного мозга и смерть.
Полиомиелит — очень серьезная инфекция, вызывающая паралич мышц, в том числе мышц, которые позволяют ходить и дышать.Инфекция полиомиелита может лишить человека возможности дышать без помощи дыхательного аппарата. Это также может сделать человека неспособным ходить без опор для ног или прикованным к инвалидной коляске. От полиомиелита нет лекарства.
Эта вакцина должна вводиться только врачом вашего ребенка или под его наблюдением.
Этот продукт доступен в следующих лекарственных формах:
Последнее обновление частей этого документа: 1 апреля 2021 г.
Авторские права © IBM Watson Health, 2021 г.Все права защищены. Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.
.
Тесты эффективности комбинированных вакцин на JSTOR
AbstractКомбинированные вакцины отличаются от однокомпонентных вакцин составом и способом их производства, что создает серьезные проблемы для проведения эффективных тестов контроля качества, включая измерение активности.Поскольку каждая комбинированная вакцина уникальна, существующие руководства часто не содержат достаточной информации для преодоления неизбежных проблем, возникающих при разработке и внедрении тестов на эффективность. Успех зависит от тщательного рассмотрения научных и нормативных вопросов. Если потенциальные взаимодействия между различными компонентами вакцины не будут приняты во внимание при разработке продукта и теста, могут возникнуть серьезные проблемы. Тщательный анализ критических параметров анализа и внимание к научным и статистическим обоснованиям теста увеличивают вероятность его приемлемости.Практические подходы, основанные на опыте, включают рациональный дизайн валидационных исследований, полную оценку и документирование тестов активности в условиях, в которых они будут применяться, а также установление взаимосвязи между производственными партиями вакцины и партиями, используемыми в клинических испытаниях.
Информация в журналеClinical Infectious Diseases публикует клинически значимые статьи о патогенезе, клиническое исследование, медицинская микробиология, диагностика, иммунные механизмы и лечение заболеваний, вызванных инфекционными агентами.В специальные разделы включены статьи о противомикробных препаратах. устойчивость, биотерроризм, возникающие инфекции, безопасность пищевых продуктов, больничная эпидемиология и ВИЧ / СПИД. Кроме того, в журнале представлены узконаправленные краткие отчеты, обзорные статьи, редакционные статьи, комментарии и дополнения. Опубликовано для Общества инфекционистов. Америки.
Информация об издателеOxford University Press — это отделение Оксфордского университета. Издание во всем мире способствует достижению цели университета в области исследований, стипендий и образования.OUP — крупнейшая в мире университетская пресса с самым широким присутствием в мире. В настоящее время он издает более 6000 новых публикаций в год, имеет офисы примерно в пятидесяти странах и насчитывает более 5500 сотрудников по всему миру. Он стал известен миллионам людей благодаря разнообразной издательской программе, которая включает научные работы по всем академическим дисциплинам, библии, музыку, школьные и университетские учебники, книги по бизнесу, словари и справочники, а также академические журналы.
Обзор рынка комбинированных вакцин и тенденции 2025 г.
Комбинированная вакцина — это смесь двух или более чем двух вакцин, которые можно вводить по отдельности, которые вводятся в виде одной вакцины.Комбинированная вакцина обеспечивает детям такую же защиту, как и две вакцины, вводимые по отдельности, но с небольшим количеством прививок. Профилактика заболеваний и искоренение болезней, которые можно предотвратить, являются конечными и мгновенными целями иммунизации, и методом достижения этих целей является обеспечение охвата вакцинацией. Охват вакцинацией можно поддерживать с помощью комбинированных вакцин, поскольку они упрощают график вакцинации и сокращают количество необходимых инъекций.
Разработка комбинированных вакцин для защиты от множества заболеваний была начата с объединения отдельных вакцин против столбняка, дифтерии и коклюша в один продукт.Эта комбинация вакцин против дифтерии, коклюша и столбняка в один продукт имеет решающее значение для защиты детей. Точно так же комбинация инактивированных вакцин против полиомиелита, гепатита B и Haemophilus influenzae позволила включить эти вакцины в рекомендуемые графики иммунизации за счет сокращения количества требуемых инъекций. Это также повысило приверженность к иммунизации. Однако при разработке этих комбинаций возникают многочисленные проблемы, включая сокращенный ответ на вакцину Haemophilus influenzae при введении в комбинации.Существует неотложная необходимость в расширении профиля безопасности комбинированной вакцины против столбняка, дифтерии и коклюша.
Важным достижением в области комбинированных вакцин явилась замена цельноклеточных коклюшных антигенов менее реактогенными бесклеточными антигенами. Это открыло путь для комбинирования антигенов столбняка, дифтерии и бесклеточного коклюша с другими обычно используемыми вакцинами, такими как инактивированная вакцина против Haemophilus influenzae, вакцина против полиомиелита и вакцина против гепатита B.Еще одна важная комбинированная вакцина, обеспечивающая защиту от более чем одного заболевания, — это вакцина против эпидемического паротита, кори и краснухи (MMR). Вот несколько примеров широко используемых комбинированных вакцин у детей: ProQuad, сочетающий вакцину MMR и вакцину против ветряной оспы; Pediarix, который сочетает в себе гепатит B, DTaP и IPV; Pentacel, сочетающий DTaP, IPV и Hib; и Kinrix, сочетающий IPV и DTaP.
Движущей силой глобального рынка комбинированных вакцин является рост распространенности инфекционных заболеваний.Инфекционные заболевания — одна из основных причин болезней и смертей во всем мире. В развивающихся странах со слабой инфраструктурой здравоохранения влияние инфекционных заболеваний даже разрушительно, что приводит к снижению показателей выживаемости, особенно среди детей, и подрывает экономику. Увеличение педиатрического населения является одним из основных драйверов глобального рынка комбинированных вакцин. С увеличением педиатрического населения возрастает спрос на комбинированные вакцины для иммунизации, поскольку младенцы более восприимчивы к различным инфекционным заболеваниям из-за их слабой иммунной системы.Заболеваемость вирусными инфекциями и заболеваниями, такими как полиомиелит, столбняк, дифтерия, оспа, ветряная оспа и корь, была высокой среди детей в развивающихся странах. Ожидается, что это приведет к увеличению спроса на комбинированные вакцины в течение прогнозируемого периода. Поскольку ученые разрабатывают и тестируют новые вакцины для защиты детей от большего числа болезней, в ближайшем будущем может появиться больше комбинированных вакцин. Это позволит детям получить дополнительную защиту с меньшим количеством выстрелов.
Глобальный рынок комбинированных вакцин можно разделить на пять основных регионов: Северная Америка, Европа, Азиатско-Тихоокеанский регион, Латинская Америка, Ближний Восток и Африка. В Азиатско-Тихоокеанском регионе прогнозируется высокий CAGR в течение прогнозируемого периода из-за роста педиатрического населения и повышения осведомленности о вакцинации в регионе. Постоянные усилия участников рынка и национальных организаций по продвижению использования комбинированных вакцин в ближайшем будущем будут стимулировать рынок развитых стран.
Ключевые игроки, работающие на мировом рынке комбинированных вакцин, включают GlaxoSmithKline, Merck & Co., Inc., Sanofi Aventis, Pfizer, Inc., Novartis AG и Takeda Pharmaceutical Company Limited.
Это исследование TMR представляет собой всеобъемлющую структуру динамики рынка. В основном он включает критическую оценку пути потребителей или клиентов, текущих и новых направлений деятельности, а также стратегическую основу, позволяющую руководителям по управлению бизнесом принимать эффективные решения.
Нашей ключевой основой является 4-квадрантная структура EIRS, которая предлагает подробную визуализацию четырех элементов:
- Клиент E Карты опыта
- I обзоры и инструменты, основанные на исследованиях на основе данных
- Практичность R соответствует всем бизнес-приоритетам
- S трагические рамки для ускорения пути роста
В исследовании делается попытка оценить текущие и будущие перспективы роста, неиспользованные возможности, факторы, определяющие их потенциал дохода, а также структуру спроса и потребления на мировом рынке, разбив его на региональную оценку.
Исчерпывающе охвачены следующие региональные сегменты:
- Северная Америка
- Азиатско-Тихоокеанский регион
- Европа
- Латинская Америка
- Ближний Восток и Африка
Структура квадранта EIRS в отчете суммирует наш широкий спектр основанных на данных исследований и рекомендаций для CXO, чтобы помочь им принимать более обоснованные решения для своего бизнеса и оставаться лидерами.
Ниже приведен снимок этих квадрантов.
1. Карта впечатлений клиентов
Исследование предлагает всестороннюю оценку различных путешествий клиентов, имеющих отношение к рынку и его сегментам. Он предлагает различные впечатления клиентов о продуктах и использовании услуг. Анализ позволяет более внимательно изучить их болевые точки и опасения в различных точках контакта с клиентами. Решения для консультаций и бизнес-аналитики помогут заинтересованным сторонам, включая CXO, составить карты клиентского опыта, соответствующие их потребностям.Это поможет им нацелиться на повышение взаимодействия клиентов с их брендами.
2. Анализ и инструменты
Различные идеи в исследовании основаны на тщательно продуманных циклах первичных и вторичных исследований, с которыми аналитики участвуют в ходе исследования. Аналитики и эксперты-консультанты TMR применяют общеотраслевые инструменты количественного анализа клиентов и методологии прогнозирования рынка для получения результатов, что делает их надежными.В исследовании предлагаются не только оценки и прогнозы, но и лаконичная оценка этих цифр в динамике рынка. Эти идеи объединяют основанные на данных исследовательские рамки с качественными консультациями для владельцев бизнеса, CXO, политиков и инвесторов. Эти идеи также помогут их клиентам преодолеть свои страхи.
3. Практические результаты
Выводы, представленные в этом исследовании TMR, являются незаменимым руководством для выполнения всех бизнес-приоритетов, в том числе критически важных.Результаты при внедрении показали ощутимые преимущества для заинтересованных сторон и предприятий отрасли в повышении их производительности. Результаты адаптируются к индивидуальной стратегической структуре. Исследование также иллюстрирует некоторые из недавних тематических исследований по решению различных проблем компаниями, с которыми они столкнулись на пути к консолидации.
4. Стратегические рамки
Исследование дает предприятиям и всем, кто интересуется рынком, возможность определить широкие стратегические рамки.Это стало более важным, чем когда-либо, учитывая нынешнюю неопределенность из-за COVID-19. В исследовании обсуждаются консультации по преодолению различных подобных прошлых сбоев и предвидятся новые, чтобы повысить готовность. Эти рамки помогают предприятиям планировать свои стратегические согласования для восстановления после таких разрушительных тенденций. Кроме того, аналитики TMR помогут вам разобраться в сложном сценарии и обеспечить отказоустойчивость в неопределенные времена.
Отчет проливает свет на различные аспекты и дает ответы на актуальные вопросы рынка.Вот некоторые из важных:
1. Какие варианты инвестиций могут быть наилучшими при освоении новых продуктов и услуг?
2. К каким ценностным предложениям следует стремиться предприятиям, финансируя новые исследования и разработки?
3. Какие нормативные акты будут наиболее полезны для заинтересованных сторон в расширении их сети цепочки поставок?
4. В каких регионах в ближайшем будущем может наблюдаться рост спроса в определенных сегментах?
5.Каковы одни из лучших стратегий оптимизации затрат с поставщиками, с которыми некоторые хорошо зарекомендовавшие себя игроки добились успеха?
6. Какие ключевые перспективы использует топ-менеджер, чтобы вывести бизнес на новую траекторию роста?
7. Какие правительственные постановления могут поставить под сомнение статус ключевых региональных рынков?
8. Как новые политические и экономические сценарии повлияют на возможности в ключевых областях роста?
9.Каковы некоторые из возможностей получения прибыли в различных сегментах?
10. Что будет препятствием для входа на рынок новых игроков?
Комбинированная вакцинация от 6 болезней
Что такое гепатит В и как им заразиться мой ребенок?
Гепатит B — это инфекция печени, вызываемая вирусом, который распространяться через кровь и биологические жидкости.Гепатит B может варьироваться от легкого краткосрочного заболевания до серьезное пожизненное заболевание у детей. Это часто может сохраняться годами и может в конечном итоге вызвать серьезное повреждение печени.
Инфицированная мать может передать инфекцию своему ребенку во время родов. В вирус гепатита B распространяется при инфицировании крови, спермы или других биологических жидкостей с вирусом гепатита В попадает в организм человека, который не инфицирован.
Что произойдет, если у моего ребенка гепатит В?
По данным CDC, около 30-50% людей в возрасте 5 лет и старше имеют симптомы острого гепатита B.Большинство детей младше 5 лет и люди с серьезными проблемами со здоровьем, например, с ослабленным иммунитетом, вообще нет симптомов.
Симптомы гепатита B включают усталость, жар, потерю аппетита, тошнота, пожелтение кожи или глаз, боль в животе и темная моча.
Примерно 90% инфицированных младенцев (т.е.дети младше 1 года) год возраст) разовьется хроническая инфекция.Риск снижается по мере того, как ребенок получает старшая. Примерно 25–50% инфицированных детей в возрасте 1 и 5 лет разовьется хронический гепатит В
Хронический гепатит В может вызывать поражение печени, цирроз, рак печени а также даже смерть.
Как защитить моего новорожденного от гепатита Б?
Согласно CDC, лучший способ предотвратить гепатит B — это сделать вакцинацию.Завершение серии выстрелов необходимо для полноценной защиты. Поговорите со своим врачом, чтобы получить дополнительную информацию о вакцинации против Гепатит Б.
Перейти НазадПожалуйста, проконсультируйтесь с вашим педиатром для получения полной информации о том, как для предотвращения этих заболеваний, включая дополнительную информацию о вакцинации.
Иммунизация — АКДС, полиомиелит, гепатит B и Hib
Имеется ряд комбинированных иммунизаций против дифтерии, столбняка, коклюша и других инфекционных заболеваний для обеспечения защиты на различных этапах жизни.
Дифтерия, столбняк, коклюш или АКДС, полиомиелит, гепатит B и Haemophilus influenzae типа b (Hib) — это шесть инфекционных заболеваний, которые особенно опасны для младенцев. Комбинированные прививки позволяют начать максимальную защиту сразу после рождения.
Комбинированная иммунизация сводит к минимуму количество необходимых инъекций, особенно для младенцев и детей. Хотя некоторые виды иммунизации эффективны только после одной дозы, другие, такие как дифтерия, столбняк и коклюш, требуют первичного курса и бустерных доз на протяжении всей жизни.
В Виктории ряд комбинаций вакцин для детей предоставляется бесплатно в рамках Национальной программы иммунизации.
Вакцина шесть в одном против дифтерии, столбняка, коклюша, полиомиелита, гепатита В и Hib
В Виктории вакцина шесть в одном бесплатна для:
- детей в возрасте двух месяцев (от шести недель), в возрасте четырех и шести месяцев — первичный курс иммунизации против дифтерии, столбняка, коклюша, полиомиелита, гепатита B и Hib
- детям до девяти лет включительно, которые не были вакцинированы и нуждаются в вакцинации; прививки.
Три дозы вакцины «шесть в одном» обеспечивают:
- первые три дозы вакцины против дифтерии, столбняка, коклюша и полиомиелита
- вторую, третью и четвертую дозы вакцины против гепатита В ( первая доза вводится при рождении только против гепатита В).
Последняя бустерная доза вакцины против Hib вводится в возрасте 18 месяцев.
Вакцина четыре в одном против дифтерии, столбняка, коклюша и полиомиелита
В Виктории вакцина четыре в одном бесплатна для:
- детей в возрасте четырех лет — бустерная доза вакцины против дифтерия, столбняк, коклюш и полиомиелит
- детей от четырех лет и одного месяца до девяти лет включительно, которые не были вакцинированы и нуждаются в дополнительной ревакцинации.
Вакцина «четыре в одном» обеспечивает последнюю дозу вакцины против полиомиелита.
Вакцина «три в одном» против дифтерии, столбняка и коклюша
В Виктории вакцина «три в одном» бесплатна для детей в возрасте 18 месяцев в качестве бустерной дозы от дифтерии, столбняка и коклюша.
Вакцина три в одном (с пониженным содержанием антигена) против дифтерии, столбняка и коклюша
В Виктории вакцина три в одном (с пониженным содержанием антигена), также известная как вакцина три в одном dTpa, бесплатна для:
- молодых людей в возрасте от 12 до 13 лет
- беременных женщин с 28 недель беременности во время каждой беременности
- партнеров женщин, находящихся на сроке не менее 28 недель, если партнер не получал ревакцинацию от коклюша в течение последних десяти лет
- родители или опекуны младенцев, если их ребенок младше шести месяцев и они не получали ревакцинацию от коклюша в течение последних десяти лет
- детей в возрасте от 10 до 19 лет, для дополнительной иммунизации
- аборигены и жители островов Торресова пролива, беженцы и просители убежища, а также уязвимые граждане в возрасте 10 лет и старше для последующей иммунизации.
В Австралии иммунитет к дифтерии, столбняку и коклюшу начинает снижаться у людей старше 50 лет, и для обеспечения защиты им рекомендуется повышать дозу комбинированной вакцины. Для этой вакцины от вашего врача требуется рецепт.
Беременность и вакцина dTpa три в одном
Вакцину три в одном dTpa (с пониженным содержанием антигена) против дифтерии, столбняка и коклюша рекомендуется вводить женщинам на сроке от 28 до 32 недель при каждой беременности, независимо от промежутка между беременностями, чтобы защитить мать и новорожденного от коклюша.
Если доза не была введена в третьем триместре, рекомендуется ввести ее как можно скорее после родов. Вакцина «три в одном» также рекомендуется беременным женщинам, у которых есть рана, которая может вызвать столбняк. Эту вакцину можно вводить кормящим грудью женщинам.
Поговорите со своим врачом о вариантах вакцинации.
Побочные эффекты вакцин против дифтерии, столбняка, коклюша и других инфекционных заболеваний
Иммунизации, содержащие вакцины против дифтерии, столбняка, коклюша и других инфекционных заболеваний (включая вакцины шесть в одном, четыре в одном и три вакцины). вакцины-в-одном) эффективны и безопасны, хотя все лекарства могут иметь нежелательные побочные эффекты.
Побочные эффекты этих комбинированных вакцин необычны и обычно незначительны, но могут включать:
- локализованную боль, покраснение и припухлость в месте инъекции
- иногда, опухоль в месте инъекции, которая может сохраняться в течение многих недель — лечение не требуется
- субфебрильная температура (лихорадка)
- дети могут быть неуравновешенными, раздражительными, плаксивыми, в целом несчастными, сонливыми и уставшими.
Если комбинированная иммунизация также включает вакцину против полиомиелита (вакцины «шесть в одном» и «четыре в одном»), также могут возникать боли в мышцах.
К крайне редким побочным эффектам относятся
- плечевой неврит у подростков и взрослых (сильная боль в плече и плече)
- тяжелая аллергическая реакция.
Сдерживание лихорадки после иммунизации
Общие побочные эффекты после иммунизации обычно легкие и временные (проявляются в первые 1-2 дня после вакцинации). Специфического лечения обычно не требуется.
Существует ряд вариантов лечения, которые могут уменьшить побочные эффекты вакцины, в том числе:
- Дать больше жидкости для питья.
- Не переодевайте детей или младенцев, если они горячие.
- Хотя рутинное использование парацетамола после вакцинации не рекомендуется, при лихорадке можно назначить парацетамол. Проверьте этикетку на правильную дозу или поговорите со своим фармацевтом, особенно при назначении парацетамола детям.
Управление реакциями в месте инъекции
Многие инъекции вакцины могут вызывать болезненность, покраснение, зуд или припухлость в месте инъекции в течение одного-двух дней.Бустерные дозы вакцин, содержащих АКДС, обычно вводимые в возрасте 18 месяцев и четырех лет, иногда связаны с обширным отеком вакцинированной руки от плеча до локтя, который полностью проходит в течение нескольких дней.
Для облегчения дискомфорта может потребоваться парацетамол или прохладный компресс на место инъекции.
Иногда небольшой твердый узелок (узелок) в месте инъекции может сохраняться в течение нескольких недель или месяцев. Это не должно вызывать беспокойства и не требует лечения.
Обеспокоенность по поводу побочных эффектов иммунизации
Если нежелательное явление после иммунизации является неожиданным, стойким или серьезным, или если вы беспокоитесь о себе или состоянии своего ребенка после иммунизации, как можно скорее обратитесь к врачу или медсестре по иммунизации или сразу же обратитесь к врачу. в больницу.
Также важно обратиться за медицинской помощью, если вы (или ваш ребенок) нездоровы, поскольку это может быть связано с другим заболеванием, а не с вакцинацией.
О нежелательных явлениях, возникающих после иммунизации, можно сообщать в Службу по надзору за побочными эффектами после вакцинации в сообществе штата Виктория (SAEFVIC).SAEFVIC — это центральная служба отчетности в Виктории о любых значительных нежелательных явлениях после иммунизации. Посетите AEFI-CAN для получения информации о том, как сообщать о нежелательных явлениях в других штатах или территориях.
Редкие побочные эффекты иммунизации
Существует очень небольшой риск серьезной аллергической реакции (анафилаксии) на любую вакцину. Вот почему вам рекомендуется оставаться в клинике или в хирургическом отделении не менее 15 минут после иммунизации на случай, если потребуется дальнейшее лечение.
Если какие-либо другие реакции являются серьезными и стойкими, или если вы беспокоитесь, обратитесь к врачу за дополнительной информацией.
Иммунизация и HALO
Выбор необходимых вам прививок зависит от вашего здоровья, возраста, образа жизни и рода занятий. Вместе эти факторы называются HALO.
Поговорите со своим врачом или специалистом по иммунизации, если вы считаете, что у вас или у кого-либо из ваших опекунов есть факторы здоровья, возраста, образа жизни или рода занятий, которые могут означать, что иммунизация необходима.
